КТГ плода (кардиотокография) — важный инструмент для мониторинга состояния ребенка во время беременности и родов. Этот метод позволяет оценить сердечный ритм плода и его реакцию на различные факторы, что помогает выявить отклонения, такие как гипоксия. В статье рассмотрим, как расшифровывать результаты КТГ, какие показатели считаются нормой, как выставляются баллы и что делать при признаках гипоксии. Понимание этих аспектов поможет родителям и медицинским работникам своевременно реагировать на изменения в состоянии плода и принимать меры для обеспечения его здоровья.
Что такое КТГ
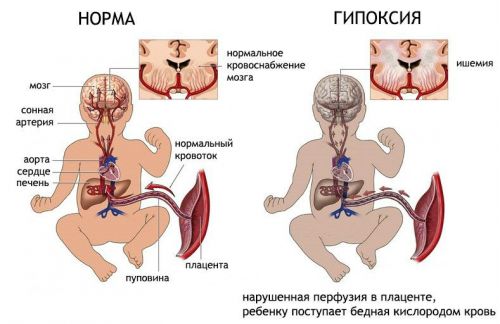
КТГ во время беременности представляет собой надежный метод для оценки состояния плода. В ходе кардиотокографического мониторинга фиксируется и анализируется частота сердечных сокращений плода в различных состояниях: в покое, во время движений и при сокращениях матки. Также оценивается активность плода и степень изменения частоты сердечных сокращений под влиянием различных внешних факторов, что позволяет определить реактивность сердечной деятельности.
Как и ультразвуковое исследование, КТГ во время беременности проводится с использованием специального медицинского геля. На основе результатов кардиотокографии можно выявить такие отклонения, как маловодие или многоводие, фетоплацентарная недостаточность, внутриутробные инфекции и другие проблемы.
КТГ плода основывается на принципе отражения ультразвуковых волн от движущихся объектов, что известно как эффект Допплера. Для проведения исследования специальные датчики размещаются на передней стенке живота. Они излучают звуки высокой частоты и улавливают сигналы, поступающие от матки и плода. Специальная программа обрабатывает эти данные и отображает их на экране в виде графиков, а также звуковых и световых сигналов. КТГ плода во время беременности помогает врачу-гинекологу выявить возможные патологии, связанные с развитием сердца и сосудов.
Расшифровка КТГ плода является важным этапом мониторинга состояния ребенка во время беременности. Эксперты подчеркивают, что нормальные показатели КТГ включают частоту сердечных сокращений плода от 110 до 160 ударов в минуту, а также наличие вариабельности и адекватных реакций на движения. При оценке результатов используется балльная система, где 8-10 баллов считается нормой, 5-7 — пограничным состоянием, а 0-4 — свидетельствует о возможной гипоксии. В случае выявления признаков гипоксии, специалисты рекомендуют немедленно провести дополнительные исследования и, при необходимости, рассмотреть варианты экстренного родоразрешения. Важно, чтобы будущие мамы были осведомлены о значении КТГ и обращались к врачу при любых отклонениях от нормы.

Показания к КТГ
Наиболее информативен метод в последнем триместре беременности. Именно после 30 недель полностью устанавливаются биоритмы плода (циклы «активность-сон») и формируется специфический рефлекс (учащение сердцебиения при движениях плода), по которым можно судить о полноценном обеспечении и нормальном внутриутробном развитии ребенка (см. калькулятор расчета срока беременности).
К основным показаниям для КТГ во время беременности относятся:
Осложненное течение беременности:
|
|
Болезни у плода, выявленные при УЗ исследовании:
|
Серьезные болезни у беременной женщины:
|
В перечисленных в таблице случаях, проведение КТГ должно проводиться чаще, вплоть до ежедневного. Состояние плода и эффективность родовой деятельности также позволяет оценить кардиотокография в режиме реального времени.
| Показатель КТГ | Норма (баллы) | Что делать при отклонениях (гипоксии) |
|---|---|---|
| Базальный ритм (ЧСС плода) | 110-160 уд/мин (2 балла) | Умеренная гипоксия (100-109 или 161-180 уд/мин): Дополнительное обследование (УЗИ с допплерометрией), контроль КТГ. Выраженная гипоксия (<100 или >180 уд/мин): Немедленная госпитализация, решение вопроса о родоразрешении. |
| Вариабельность ритма (амплитуда) | >5 уд/мин (2 балла) | Сниженная вариабельность (<5 уд/мин): Дополнительное обследование, контроль КТГ. Может указывать на хроническую гипоксию или действие медикаментов. |
| Акцелерации (учащения ЧСС) | 2 и более за 10 мин (2 балла) | Отсутствие акцелераций: Дополнительное обследование, контроль КТГ. Может быть признаком гипоксии. |
| Децелерации (замедления ЧСС) | Отсутствие (2 балла) | Ранние децелерации: Обычно не опасны, связаны со сдавлением головки плода. Поздние децелерации: Признак плацентарной недостаточности, требуют немедленного вмешательства. Вариабельные децелерации: Могут быть связаны с обвитием пуповины, требуют наблюдения. |
| Шевеления плода | 2 и более за 10 мин (2 балла) | Снижение или отсутствие шевелений: Немедленное обращение к врачу, дополнительное обследование (УЗИ, КТГ). |
| Общая оценка по Фишеру | 8-10 баллов | 6-7 баллов: Умеренная гипоксия, требуется дополнительное обследование и наблюдение. 4-5 баллов: Выраженная гипоксия, требуется госпитализация и решение вопроса о родоразрешении. 0-3 балла: Критическое состояние, немедленное родоразрешение. |
Интересные факты
Вот несколько интересных фактов о расшифровке кардиотокографии (КТГ) плода при беременности:
-
Баллы по шкале Фишера: При интерпретации КТГ используется шкала Фишера, которая позволяет оценить состояние плода по нескольким критериям, включая базовую частоту сердечных сокращений, вариабельность, наличие ускорений и замедлений. Каждому критерию присваиваются баллы, и итоговая оценка помогает врачам определить, находится ли плод в состоянии стресса или гипоксии.
-
Роль вариабельности: Вариабельность сердечного ритма плода — это важный показатель его здоровья. Нормальная вариабельность свидетельствует о хорошем состоянии нервной системы плода и его способности адаптироваться к изменениям в окружающей среде. Снижение вариабельности может указывать на гипоксию или другие проблемы.
-
Методы коррекции гипоксии: Если при расшифровке КТГ выявляется гипоксия плода, врачи могут применять различные методы для улучшения его состояния. Это может включать изменение положения матери (например, на бок), кислородотерапию или, в некоторых случаях, экстренное родоразрешение, если состояние плода критическое.
Эти факты подчеркивают важность КТГ как инструмента для мониторинга состояния плода и принятия своевременных решений в процессе беременности.

Плановое назначение обследования
На вопрос о том, с какого срока начинают проводить КТГ, существует четкое указание в приказе Министерства здравоохранения: «При нормальном течении беременности первое КТГ выполняется на 28-й неделе, а затем повторяется каждые десять дней».
Тем не менее, на практике акушеры, следящие за ходом беременности, советуют проходить КТГ дважды в месяц, начиная с 32-й недели, при отсутствии каких-либо отклонений. В случаях осложненной беременности могут применяться иные интервалы для проведения процедуры.
Назначение при осложненной беременности
Для беременности, протекающей с осложнениями, существуют следующие рекомендации для прохождения КТГ, которых стоит придерживаться для контроля ситуации:
- при перенашивании беременности – через каждые 4–5 дней после установленного срока родов;
- конфликте групп крови или резус-факторов – дважды в месяц;
- при уменьшении или увеличении объема околоплодных вод и пороках сердца – каждую неделю;
- фетоплацентарной недостаточности и тиреотоксикозе – еженедельно.
Каждые 10 дней делают КТГ беременным с узким тазом, при крупном плоде, предлежании плаценты без кровотечения. А также имеющим в анамнезе краснуху, гипертонию, воспалительные процессы в мочеполовой системы. Обязательно делают КТГ плода будущим мамам в возрасте после 35 лет. При снижении активности плода или замирании его в течение нескольких часов на сроке после 32 недель сразу назначается кардиотокография – возможно придется вызывать преждевременные роды для спасения ребенка.

КТГ – надежная помощь в выборе тактики родов
Кардиотокография не является ключевым методом диагностики для определения стратегии ведения родов, однако она позволяет контролировать состояние матери и ребенка как перед началом родов, так и в их начале. В ряде случаев это исследование может оказать помощь в выборе подходящей тактики родоразрешения. Поскольку процедуру можно проводить достаточно часто, это дает возможность быстро принимать обоснованные решения.
Если планируется естественное родоразрешение, но родовая деятельность не начинается и беременность затягивается, КТГ выполняется:
- в предполагаемый день родов или на следующий день;
- при удовлетворительных результатах – каждые 4–5 дней.
Когда наступает 41–42 неделя, группа врачей принимает решение о дальнейших действиях – проводить стимуляцию, подождать еще или прибегнуть к оперативному вмешательству. В такой ситуации обязательно следует провести КТГ, что поможет выбрать наилучший вариант.
Данное исследование позволяет выявить серьезные патологии у плода.
Сроки проведения
Минимально возможный период, когда делают первое КТГ при беременности начинается с 28-й недели. Допустимо более раннее проведение, если есть подозрения на критические отклонения состояния плода. На более ранних сроках аппарат фиксирует только сердцебиение, без возможности анализа изменения ЧСС в зависимости от движений. До 28 недель полноценного взаимодействия между автономной нервной системой и сердцем еще нет, поэтому проведение кардиотокографии в это время – нецелесообразно. Процедуру КТГ при беременности начинают делать, когда акушерский срок приближается к 30-ти неделям.
На каком сроке беременности делают плановое КТГ плода?
Оптимален для оценки физиологических характеристик третий триместр (около 32 недель со дня зачатия). К этому времени устанавливается взаимосвязь между движениями и сердечной деятельностью, формируется цикл «активность-покой».
Период с 30 по 32 неделю – лучшее время для КТГ при беременности. Процедура проводится как в условиях ЖК, так и в стационаре. То во сколько недель делают первое КТГ при беременности напрямую зависит от индивидуальных показаний. В соответствии с приказом Минздрава при нормальном течении беременности кардиотокография делается один раз в 10 дней с начала 28 недель.
При неблагоприятных результатах предыдущих КТГ-исследований мониторинг повторяют через неделю (5 дней). В некоторых случаях могут меняться параметры того с какой недели делают КТГ плода. Например, при многоплодной беременности исследование ведется, начиная с 26 недели.
На вопрос как часто можно делать КТГ при беременности специалисты отвечают: при отсутствии отклонений на УЗИ и сомнений в состоянии женщины исследование проводится 1-2 раза за III-триместр. Это вспомогательное обследование для определения тактики ведения родов. Оно оценивается в совокупности с другими физиологическими показателями.
Точно определить сколько раз делают КТГ во время беременности может только наблюдающий акушер-гинеколог. Число процедур варьируется в зависимости от физического состояния будущей мамы. В среднем кардиотокография снимается не чаще 1 раза в неделю.
Дополнительное КТГ при беременности назначают в случаях, когда у лечащего врача возникают сомнения в состоянии женщины.
Основные показания для частого мониторинга:
- выявленные пороки развития малыша;
- наличие рубца на матке;
- обвитие пуповиной по результатам УЗИ;
- отклонения в результатах предыдущих КТГ;
- уменьшение/повышение количества околоплодных вод;
- крупный плод, предлежание плаценты, узкий таз;
- преждевременные роды или выкидыши в анамнезе;
- несовместимость по резус-фактору;
- наличие хронических патологий у женщины (тиреотоксикоз, болезни мочеполовой системы и пр.);
- гестоз (повышение АД, отеки, судороги).
Количество проводимых КТГ возрастает при беременности двойней и перенашивании (более 41 нед.) Данные состояния требуют повышенного внимания со стороны врачей. Поэтому то сколько раз делают КТГ при переношенной беременности определяется показателями УЗИ, общефизическим состоянием, результатами клинических анализов.
Исследования проводятся каждые пять дней после предполагаемой (расчетной) даты родов. При выявлении внутриутробной гипоксии мониторинг ведется ежедневно до момента нормализации состояния ребенка. В зависимости от того на каком сроке снимаются показатели КТГ при беременности, определяется схема терапии, принимается решение о методе родоразрешения.
Как подготовиться к КТГ
Специальная подготовка к кардиотокографии (КТГ) во время беременности не требуется. Лучшее время для проведения исследования – с 9 до 14 часов и с 19 до 23 часов. Если процедура осуществляется в другие часы, это может привести к изменениям в вариабельности сердечного ритма. Также на результаты КТГ влияет поза, в которой находится женщина во время исследования. Наиболее подходящее положение – лежа на левом боку, хотя допустимо и сидячее или полусидящее положение. Положение тела может повлиять на продолжительность процедуры КТГ.
Не рекомендуется находиться в положении на спине во время исследования. Из-за возможного сжатия кровеносных сосудов маткой могут возникнуть неточные результаты. Подготовка к КТГ включает визит к гинекологу для прослушивания сердцебиения и определения положения плода. Перед процедурой важно хорошо отдохнуть, посетить туалет и настроиться на позитивный лад.
Можно ли есть перед КТГ во время беременности?
Электронный мониторинг не проводится на голодный желудок и сразу после внутривенного введения глюкозы, так как это может повлиять на активность малыша и привести к ошибкам в токограмме. Поэтому ответ на вопрос о том, можно ли есть перед КТГ во время беременности, положительный. Рекомендуется подождать 2-3 часа после еды.
Подготовка
Для прохождения процедуры женщине нет необходимости совершать какие-либо сложные подготовительные приемы, достаточно хорошо выспаться, поесть и пребывать в спокойном состоянии. Стресс или плохое настроение может привести к искажениям в результатах. Обязательно посетить туалет, учитывая, что процедура может затянуться до часа или даже до полутора часов.
Перед КТГ рекомендуется съесть шоколад, так как повышение сахара в крови матери поспособствует активности плода. Часто бывают ситуации, когда при прохождении процедуры малыш спит и приходится ждать смены фазы сна на фазу бодрствования, что занимает 30–40 минут и существенно затягивает обследование. Подобный прием со сладким решит этот вопрос.
Врач должен сообщить беременной, что процедура будет проходить в положении лежа или полусидя и порекомендовать взять с собой подушку, для комфортного расположения при обследовании.
За некоторое время до начала исследования необходимо походить, немножко размяться – это поможет вывести малыша из фазы покоя.
Самые достоверные результаты получаются во время бодрствования плода. Ввиду влияния многих факторов на получение анализов при КТГ проводят 2-4 процедуры в течение нескольких дней, чтобы получить наиболее точные результаты.
Ход процедуры
Для успешного снятия показаний женщине следует удобно расположиться на кушетке – в полулежащем положении или на боку. Лежать на спине не рекомендуется, так как это может быть неудобно и негативно сказаться на результатах.
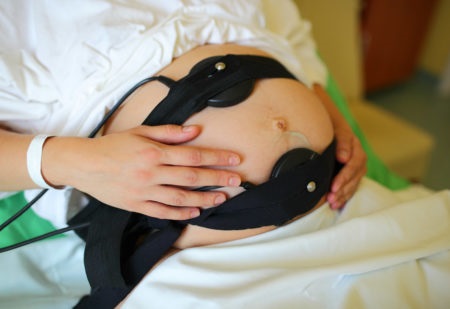
Чтобы зафиксировать частоту сердечных сокращений (ЧСС) малыша и сокращения матки, специалист с помощью стетоскопа определяет область, где звуки сердца ребенка слышны наиболее четко. В этом месте на животе беременной закрепляется ультразвуковой датчик с помощью ремней, который фиксирует сердцебиение плода, а в нижней части живота устанавливается тензодатчик, который улавливает сокращения матки.
Некоторые устройства имеют специальный датчик или пульт, который женщина держит в руках и нажимает при движении плода, чтобы зафиксировать его активность.
Датчики фиксируют сердцебиение малыша и сокращения матки, после чего информация обрабатывается программным обеспечением аппарата и выводится на экран монитора. Многие устройства отображают данные о ЧСС плода и маточных сокращениях в виде отдельных графиков.
Особенности процедуры
Основное что дает КТГ при беременности – возможность определить, хватает ли малышу кислорода, как он переносит физические нагрузки при сокращениях матки, пройдет ли через родовые пути. Существует два метода как проводят КТГ при беременности: непрямой и внутренний.
Второй способ используется крайне редко и лишь в родах. Первый же активно применяется в период вынашивания и в первой фазе родовой деятельности. Кардиотокография в родах показывает, насколько хорошо ребенок справляется с нагрузкой и требуется ли дополнительная стимуляция родового процесса. Рассмотрим, как делают КТГ при беременности.
Принцип того как делается КТГ при беременности включает основные этапы:
- Размещение УЗ-датчика на передней брюшной стенке в зоне слышимости сердцебиения ребенка. Правильность расположения контроллера влияет на то, сколько будет длится КТГ при беременности.
- Наложение тензометрического датчика в правый угол матки.
- Фиксация считывающего устройства с помощью ремней.
- Фиксация данных в течение часа/получаса на бумажной ленте в виде графиков.
Полученные результаты интерпретируются акушером-гинекологом. Ведется комплексная оценка данных КТГ, Допплера и УЗИ. Если по результатам наблюдается выраженная гипоксия, принимаются меры по ее устранению.
Методика исследования
Чаще всего кардиотокография (КТГ) проводится на 32-34 неделе беременности. Процедура осуществляется в положении беременной на спине с небольшим валиком под правый бок (оптимально – легкий наклон на левый бок). Также возможно выполнение КТГ в положении на боку или сидя, откинувшись на спинку кресла.
- В первую очередь врач с помощью стетоскопа определяет область на животе, где лучше всего слышен сердечный ритм ребенка.
- На это место устанавливается ультразвуковой датчик, а на дно матки – датчик для мониторинга мышечного тонуса.
- Чтобы фиксировать движения малыша, женщине предоставляется специальное устройство с кнопкой, которую она нажимает при ощущении шевелений.
- Длительность записи составляет 40-60 минут.
Во время проведения КТГ используются датчики с частотой ультразвуковых волн 1,5-2 МГц, что абсолютно безопасно для плода, даже при длительном воздействии. Современные аппараты способны одновременно оценивать жизненные показатели двух плодов, что особенно актуально для женщин с двойней.
Расшифровка КТГ: патология или норма
В таблице ниже представлена оценка состояния плода по КТГ, предложенная доктором Савельевой, в которой учитываются все показатели:
- базальный ритм — средняя частота сокращений сердца плода
- вариабельность — изменение частоты и амплитуды сердечного ритма (отклонение от частоты базального ритма
- акцелерации — ускорение сердечного ритма от базального, более чем на 15 ударов, продолжительностью свыше 10-15 сек.
- децелерации — урежение частоты сердечных сокращений плода от базального, более чем на 15 ударов, продолжительностью более 10 сек.
- двигательная активность плода
Плохое КТГ при беременности будет при обнаружении следующих показателей:
- длительное по времени учащение сердцебиение плода (тахикардия) более 160 ударов в минуту
- урежение ритма сердца у малыша менее 110 ударов в минуту
- повышение вариабельности ритма с амплитудой более 25 ударов в минуту
- снижение вариабельности ниже 5 ударов в минуту
- синусоидный ритм, при котором возникает однообразное и монотонное сердцебиение без каких-либо колебаний и изменений вариабельности
- появление децелераций
Посчитав баллы, оценивается состояние плода:
- 5 и менее — состояние гипоксии плода, ребенок испытывает кислородное голодание
- 6, 7 баллов — первые признаки гипоксии плода
- 8, 9, 10 баллов — гипоксии нет, ребенок чувствует себя хорошо
Двигательная активность в методике Савельевой не учитывается, однако следует знать, что повышенная, чрезмерная подвижность плода или наоборот, ее отсутствие, свидетельствуют о наличии кислородного голодания у плода.
Однако даже при обнаружении отклонений далеко не всегда это указывает на серьезные проблемы у ребенка. Следует учитывать не только КТГ при беременности, расшифровка которой укажет на наличие гипоксии у малыша, но и срок беременности, наличие осложнений у беременной женщины, данные УЗ исследования и допплерометрии.
Определение показателей и их норма
С помощью кардиотокографии (КТГ) можно выявить следующие параметры:
- базовый ритм;
- изменчивость;
- ускорение;
- замедление.
Базальный ритм
Это частота сердцебиений ребёнка.
В норме этот показатель составляет:
- 110–160 ударов в минуту в состоянии покоя;
- 130–190 ударов в минуту во время двигательной активности плода.
При превышении этих показателей делается предположение о тахикардии (учащённом сердцебиении) плода, которая могла появиться вследствие гипоксии, анемии у ребёнка, воспалительного процесса в амниотическом пузыре, гипертиреозе (нарушении работы щитовидной железы) матери.
При частоте сердцебиения у ребёнка свыше 200 ударов в минуту ставится диагноз наджелудочковой тахикардии, которая может привести к сердечной недостаточности. Более низкие показатели свидетельствуют о брадикардии (уменьшении частоты сердечных показателей). Она может возникнуть из-за гипоксии плода, анемии в тяжёлой формы или врождённого порока сердца у ребёнка.
Если зафиксирована частота сердцебиений ниже 100 ударов в минуту, то обычно принимается решение провести экстренное родоразрешение. Когда график сердцебиений похож на практически равномерную волнистую линию, говорят о синусоидальном базальном ритме. Такой рисунок свидетельствует о сильном кислородном голодании малыша.
Синусоидальный базальный ритм часто является основанием для экстренного родоразрешения
Вариабельность
Вариабельность представляет собой среднее количество отклонений показателей базального ритма на протяжении всего периода обследования. В норме этот показатель должен находиться в диапазоне от 5 до 25 ударов в минуту. Также важна частота колебаний (осцилляций), которая у здорового ребенка варьируется от 7 до 12 ударов в минуту.
Если амплитуда колебаний превышает 25 ударов за 60 секунд, это может свидетельствовать о следующих нарушениях:
- гипоксии плода;
- обвитии пуповины или её сдавливании.
В таких случаях график будет характеризоваться постоянно изменяющимися зубцами. В медицинской практике этот рисунок называют сальтаторным ритмом.
Сальтаторный ритм указывает на нехватку кислорода у ребёнка
Если же вариабельность составляет менее 5 ударов в минуту, это может указывать на следующие патологии беременности:
- гипоксию плода;
- ацидоз (повышение кислотности в организме);
- сердечные патологии;
- тахикардию.
Такой график также может быть получен, если ребенок спит или если беременная женщина принимала успокоительные средства перед обследованием. Этот рисунок называется «монотонным сердечным ритмом».
В особенно тяжелых случаях вариабельность может отсутствовать или быть минимальной. Такой сердечный ритм называется немым. При таком результате врачи могут предположить наличие серьезного дефицита кислорода у плода, тяжелые нарушения в нервной системе ребенка или опасные патологии развития сердца малыша.
Немой сердечный ритм является показателем серьёзных патологий в течении беременности
Акцелерация
Акцелерация — пик ускорения сердечного ритма. На графике можно увидеть высокие зубцы. Нормой считается не менее 2 учащений за 10 минут в период движения малыша.
Децелерация
Этот показатель является противоположным предыдущему и отражает замедление сердечного ритма. Децелерация представляет собой реакцию плода на сокращения матки. На графике она отображается в виде впадины. В нормальной беременности децелерации не должно быть. Однако если она возникает сразу после увеличения сердцебиения или после движений плода, и её значение не превышает 15 ударов в минуту в течение 15 секунд, это считается нормальным.
Более высокие значения могут указывать на:
- гипоксию (недостаток кислорода) плода;
- фетоплацентарную недостаточность;
- преждевременное отделение плаценты и другие нарушения.
Глубокая децелерация может свидетельствовать о серьезных патологиях в ходе беременности.
Движения плода
Этот показатель подсчитывается при нажатии женщиной кнопки на устройстве, которое ей дают в руки. В норме за 60 минут должно быть зафиксировано не меньше 10 шевелений ребёнка.
Показатель состояния плода (ПСП)
Подсчет осуществляется автоматически на основе указанных параметров. Нормальными считаются значения в диапазоне от 0 до 1,05.
Также возможны следующие результаты:
- от 0,8 до 1,05 — рекомендуется повторное проведение КТГ;
- от 1,05 до 2,0 — наблюдаются начальные нарушения;
- от 2,01 до 3,0 — состояние ребенка тяжелое, требуется госпитализация матери;
- 3 — задержка с госпитализацией недопустима, может потребоваться экстренное родоразрешение.
Нижний график демонстрирует данные, полученные от датчика, который фиксирует сокращения матки. У беременной женщины эти показатели не должны превышать 15% от частоты сердечных сокращений ребенка и длиться более 30 секунд.
Десятибалльная шкала Фишера
Балльная система позволяет дать объективную оценку результатам, полученным при обследовании. Чаще всего применяется десятибалльная шкала Фишера. За каждый показатель графика насчитывается определённое количество баллов, которые затем суммируются:
-
БЧСС (базальная частота сердечных сокращений):
- 180 – 0 баллов,
- 100–120 и 160–180 — это 1 балл,
- 119–160 – 2 балла;
-
частота осцилляций:
- меньше 3 в минуту — 0 баллов;
- 3–6 – 1 балл;
- более 6 – 2 балла;
-
амплитуда осцилляций:
- меньше 5 в минуту или синусоидальный ритм — 0;
- 5–9 или более 25 в минуту — 1 балл;
- 10–25 – 2 балла;
-
акцелерации:
- нет — 0 баллов;
- периодические — 1 балл;
- частые — 2 балла;
-
децелерации:
- II типа длительные или III типа — 0 баллов;
- II типа короткие или III типа — 1 балл;
- нет или ранние — 2 балла.
Оптимальным результатом являются показатели от 8 до 10 баллов. Показатели в 5–7 баллов говорят о небольшой гипоксии плода, которая не опасна для жизни ребёнка. В этом случае назначаются дополнительные методы исследования и повторное КТГ через 1–2 дня. При более низких показателях делается вывод, что ребёнок испытывает сильное кислородное голодание. Обычно на этом основании принимается решение для проведения экстренного родоразрешения.
Индекс реактивности плода
Реакция нервной системы ребенка на внешние факторы имеет большое значение. Этот индекс напрямую зависит от активности плода: чем активнее он движется, тем выше его показатель.
Результаты оцениваются по шкале от 0 до 5:
- 0–1 — серьезные нарушения реактивности организма у ребенка;
- 1–2 — выраженные отклонения;
- 2–3 — умеренная степень нарушений реактивности;
- 3–4 — начальная стадия патологии;
- 4–5 — нормальная реактивность.
Реакция сердца малыша на внешние раздражители является важным индикатором его здоровья.
Нестрессовый тест
Немалую роль играют различные методы оценки сердечно-сосудистой системы плода:
- реакция на шевеления (нестрессовый тест);
- ответ на всевозможные внешние раздражители:
- введение в организм матери окситоцина;
- задержку дыхания;
- проведение кубиком льда по животу матери;
- физическую нагрузку и др. (стрессовый тест)
Если говорить проще, то нестрессовый тест предполагает отсутствие каких-либо внешних воздействий при оценке состояния плода. В большинстве случаев используется именно он.
Его результаты могут быть реактивными и ареактивными:
- реактивный — в течение 20 минут наблюдается 2 или более учащения сердцебиения плода по меньшей мере на 15 ударов в минуту и продолжительностью не менее 15 секунд;
- ареактивный — меньше 2 учащений сердцебиения плода не более чем на 15 ударов в минуту, продолжительностью менее 15 секунд в течение 40 минут.
Если в момент проведения обследования ребёнок находится в фазе покоя, то показатель этого теста может быть ложным. Поэтому обычно беременной женщине рекомендуется повторить КТГ через несколько часов.
Патологические варианты КТГ и причины их возникновения
Результаты тестирования считаются сомнительными, если наблюдаются отсутствие учащений и замедлений, базальный ритм составляет от 110 до 160, а амплитуда вариабельности находится в пределах от 10 до более 25. В таких случаях обследование необходимо повторить.
Согласно классификации FIGO, КТГ считается патологической при наличии следующих показателей:
- базальный ритм превышает 180 или ниже 100;
- выраженные замедления сердечной активности;
- задержка децелераций минимум на 30 минут после сокращения матки;
- монотонный ритм, при котором амплитуда не изменяется более чем на 5 ударов в течение 1,5 минуты;
- одиночные замедления сердечной активности после учащений, продолжающиеся более 3 минут;
- низкая активность плода.
КТГ может быть неблагоприятной при гипоксии плода, сердечных пороках, анемии или воспалительных процессах в плодных оболочках. В таких ситуациях необходимо срочно провести УЗИ для исключения обвития пуповиной. Также возможно нарушение кровотока в плаценте. Прием некоторых медикаментов матерью может также вызывать сбои в ритме сердца.
Немая или монотонная
Это один из возможных вариантов патологического результата. Какие значения в этом случае? Базальный ритм находится в нормальном диапазоне. Акцелерации и децелерации не фиксируются. График сердцебиения в итоге похож на прямую линию. Колебание амплитуды при монотонном графике составляет не более одного удара за минуту. Немой ритм означает несовместимые с жизнью пороки сердца, тяжелые поражения нервной системы, выраженное кислородное голодание.
Синусоидальная и лямбда-ритм
Первый тип кривой на графике демонстрирует низкую вариабельность. Частота сердечных сокращений колеблется от 5 до 15 ударов в минуту, а такие отклонения могут повторяться от 2 до 5 раз. Обычно подобные показатели кардиотокографии свидетельствуют о наличии серьезной гипоксии или анемии, а также могут возникать в случае, если мать употребляет наркотические или психотропные вещества.
При лямбда-ритме наблюдаются частые чередования ускорений и замедлений. Патологические результаты могут быть вызваны защемлением пуповины между костями таза матери и головой ребенка. В такой ситуации малыш не получает достаточного количества питательных веществ и кислорода, что приводит к снижению его активности и развитию гипоксии.
Есть ли угроза для малыша и на каких сроках?
Полученные данные записываются на электронный или бумажный носитель, напоминающий ленту для кардиограммы сердца, и расшифровываются специалистом. Безусловно, врач, проводящий процедуру, сразу видит явные отклонения и в случае необходимости принятия срочных мер сразу же сообщает об этом.
В ситуациях, когда состояние малыша некритическое, результаты могут отдаваться на руки женщине, и она с ними отправляется к врачу-акушеру для получения более тщательной расшифровки и при необходимости для последующих рекомендаций. И тут уже каждая заботливая мама, интересуясь здоровьем своего будущего ребенка, может заглянуть в график и ознакомиться с деятельностью его сердца. В таком случае лучше иметь представление о нормах и возможных отклонениях в токограмме.
Сердечный ритм
На кардиограмме отображаются как максимальные, так и минимальные показатели сердечных сокращений плода, однако для врача-диагноста важен средний показатель, который должен находиться в пределах 110–160 ударов в минуту.
Вариабельность
После сердечного ритма оценивается частота и амплитуда сокращений сердца малыша. На кривой токограммы видно множество мелких зубцов и несколько высоких. Малые – это отклонения от базального ритма. В норме на 32–39 неделях их насчитывается не больше 6.
Оценку показателей проводят по нескольким параметрам и потом их складывают
Но сосчитать их не так уж просто, поэтому чаще всего врачи дают оценку амплитуде отклонений, выражающуюся в изменениях высоты зубцов, норма которых – 11–25 ударов в минуту. Снижение данного показателя до или меньше 10 ударов может насторожить врачей.
Однако необходимо учитывать, во сколько недель проводится КТГ – если срок меньше 28 недель, то это не является патологией. Если же срок больше, то следует повторить процедуру – возможно малыш просто находился в состоянии сна. Превышение нормы данного показателя может свидетельствовать об обвитии пуповиной или наличие гипоксии.
Ускорение и замедление ЧСС
Для анализа данного показателя исследуются высокие пики на токограмме в период с 32 по 38 недели беременности. При использовании устаревших аппаратов женщине предлагали нажимать специальный пульт, когда она ощущала движения плода. Современные устройства уже не требуют этого действия – они автоматически фиксируют активность малыша.
Когда ребенок начинает двигаться, его сердечный ритм увеличивается, что отображается на графике в виде высоких пиков. Это явление называется ускорением, и нормой считается не менее двух таких случаев за 10 минут. Если ускорение не зафиксировано во время исследования, не стоит паниковать – возможно, малыш просто спит.
Замедление в период с 35 по 39 недель выглядит как пики, направленные вниз. Не стоит беспокоиться, если после ускорения наблюдается кратковременное и незначительное замедление, после чего график возвращается к обычному ритму. Опасность представляют высокоамплитудные замедления. В таких случаях необходимо сопоставить первый график со вторым, на котором отображены сокращения матки – они могут влиять на ритм.
Преимущества кардиотокографии очевидны: с ее помощью можно контролировать состояние плода, подготовиться к родам, своевременно выявить проблемы с развитием ребенка и найти пути их решения. Кроме того, процедура абсолютно безболезненна и безопасна как для матери, так и для ребенка. Поэтому, если будущую маму беспокоит вопрос о вреде КТГ или с какого срока лучше его проводить, ответ однозначен – это не вредно, а срок будет определен врачом, основываясь на самочувствии беременной и установленным нормам.
Что делать при плохом КТГ
Все методы оценки состояния плода требуются для своевременного проведения терапии, направленной на снижение гипоксии плода, результаты КТГ при беременности для этого одни из самых информативных. Особенно актуально это в том случае, когда при обследовании обнаруживается выраженное страдание плода и необходимо быстро принимать решение о спасении жизни ребенка. Как правило, в этой ситуации выполняется кесарево сечение в экстренном порядке.
При возникновении умеренных признаков недостаточного кровоснабжения плода, обнаруженных при КТГ, проводится комплексное лечение. Оптимально делать это в больнице, в условиях дородового отделения.
- Беременной показан полный покой
- Улучшение фетоплацентарного кровообращения (кровотока между мамой и плодом)
Применяются лекарственные средства, снижающие тонус матки, что приводит к лучшему поступлению крови из маточных сосудов в плаценту. Для этого используют раствор Гинипрала для внутривенного введения в виде ежедневных капельниц. Хороший эффект дают спазмолитики (папаверин, но-шпа). Также показаны Магне В6, Бриканил.
- Препараты для улучшения клеточной проницаемости для кислорода
Требуется назначение лекарственных средств, улучшающих метаболизм — глутаминовая кислота, витамины С,Е, глюкоза, нейропротекторы, антигипоканты. А также препаратов, улучшающих клеточную проницаемость — Эсенциале форте, Липостабила.
- Снижение вязкости крови
Учитывая, что в плаценте преобладают мелкие сосуды, надо улучшить текучесть крови, чтобы предотвратить образование мелких тромбов. Назначается Курантил, Трентал, Актовегин, Реополиглюкин, можно использовать малые дозы Аспирина – ¼ таблетки дважды в день (см. аспирин во время беременности сокращает риск гестоза)
- Лечение осложнений беременности и заболеваний женщины
При высоком артериальном давлении у беременной показана гипотензивная терапия. При анемии необходимо повышать уровень гемоглобина, который переносит кровь с кислородом к плоду (см. Препараты железа при анемии). Имеют значение коррекция эндокринных нарушений и нарушения работы почек у женщины.
- Ускорение созревания легких малыша
При сроке беременности до 36 недель, у плода еще не дозрела дыхательная система, и у ребенка могут быть проблемы с первым вдохом. Если имеется риск досрочного родоразрешения из-за выраженного страдания плода, то следует ускорить развитие легочной ткани у ребенка. Для этого используют инъекции кортикостероида (дексаметазон).
- Кислородный коктейль
Женщина самостоятельно может принимать кислородный коктейль, который можно приобрести в аптечных пунктах или специальных отделах магазинов для мам и малышей («Экотейль»). Коктейль изготавливается очень просто, в комплект входит газовый баллончики, пакетики со смесью. Разведя смесь яблочным соком, получается раствор, который наполняется кислородом через специальную трубочку, 5 минут и коктейль готов. При гипоксии у ребенка или для профилактики его нужно использовать 3 раза в день после 30 недель (или даже всю беременность с 15 дневными перерывами).
- После улучшения состояния
При снижении признаков гипоксии плода и улучшении состояния беременной рекомендована аквагимнастика, дыхательная гимнастика, УФО.
Комплексная терапия гипоксии плода проводится под регулярным КТГ контролем. При неэффективности лечения или ухудшении кардиотокограммы на сроках свыше 28 недель для сохранения жизни ребенка врачи могут принять решение об экстренном родоразрешении.
Возможен ли ошибочный результат
Кардиотокография представляет собой вспомогательный метод, который помогает оценить состояние плода. Однако на основе полученных данных нельзя делать выводы о наличии тех или иных патологий в ходе беременности.
Некоторые факторы могут привести к искажению результатов этого исследования:
- временное ухудшение кровообращения. Это может произойти, если ребёнок сжимает пуповину своей головкой. В таких случаях результаты могут указывать на наличие проблемы, хотя на самом деле её нет, так как после изменения положения малыша все показатели возвращаются к норме;
- прием матерью лекарственных средств, влияющих на сердечный ритм плода;
- стресс и усталость женщины;
- острые или хронические заболевания матери в период их обострения.
Если ребёнок длительное время испытывает нехватку кислорода, в его организме может активироваться защитный механизм, позволяющий экономно распределять кислород между органами. В таких ситуациях показатели кардиотокографии могут оставаться в пределах нормы, несмотря на наличие патологии.
Обязательно ли делать КТГ при беременности?
Если врач рекомендует провести кардиотокографию, конечно же, лучше последовать его совету. Таким образом, в случае наличия какой-либо патологии, ее можно выявить на ранней стадии и вовремя начать лечение.
Вред КТГ: правда или миф
Процедура кардиотокографии (КТГ) во время беременности является безопасной и безболезненной. Она не наносит вреда ни матери, ни ребенку и не вызывает преждевременные родовые схватки. Регулярное выполнение КТГ помогает снизить вероятность возникновения патологий, а также позволяет выявить их на ранних стадиях, что дает возможность принять необходимые меры для их устранения.
Как часто следует проходить КТГ во время беременности? Оптимальный график определит ваш гинеколог, основываясь на других обследованиях и общем состоянии здоровья женщины. Чтобы получить полное представление о процедуре КТГ, можно ознакомиться с отзывами на специализированных медицинских или родительских форумах.
КТГ необходимо проходить, особенно в преддверии родов и во время их протекания. Эта процедура предоставляет врачам важную информацию при подозрении на схватки и другие моменты. Однако, к сожалению, в начале третьего триместра КТГ иногда выполняется формально. Рекомендуется обратиться к опытному специалисту, которому вы доверяете, для детального анализа результатов.
Заключение
Для получения наиболее точных результатов надо обязательно правильно подготовиться к исследованию. Но если хочется еще раз удостовериться, что специалист не сделал ошибку при проведении КТГ, всегда можно обратиться в платную клинику.
В частных учреждениях стоит более новая и, что важнее, точная аппаратура, которая поможет составить наиболее объективную оценку. Возможно, первый испуг из-за низкого балла — всего лишь следствие сползшего датчика или сбоя в работе старенького аппарата.
Роль КТГ в мониторинге состояния плода во время родов
Кардиотокография (КТГ) является важным инструментом для мониторинга состояния плода во время беременности и родов. Этот метод позволяет оценить сердечный ритм плода и его реакцию на различные факторы, такие как сокращения матки и движения плода. КТГ помогает выявить возможные отклонения в состоянии плода, что особенно важно в период родов, когда риск гипоксии (недостатка кислорода) возрастает.
Во время проведения КТГ на животе беременной женщины устанавливаются датчики, которые фиксируют сердечные сокращения плода и сокращения матки. Полученные данные отображаются в виде графика, который позволяет врачу анализировать сердечный ритм плода и его вариабельность. Нормальный сердечный ритм плода составляет от 120 до 160 ударов в минуту, и его стабильность является показателем хорошего состояния плода.
КТГ позволяет не только оценить текущие показатели, но и выявить тенденции, которые могут указывать на ухудшение состояния плода. Например, если наблюдаются частые эпизоды замедления сердечного ритма (декелерации), это может свидетельствовать о гипоксии. В таких случаях врач может принять решение о необходимости экстренного вмешательства, например, о проведении кесарева сечения.
Кроме того, КТГ помогает оценить реакцию плода на сокращения матки. Нормальная реакция включает в себя увеличение частоты сердечных сокращений во время сокращений матки, что указывает на адекватное кровоснабжение и кислородоснабжение плода. Если же реакция отсутствует или наблюдаются аномальные изменения, это может быть признаком страдания плода.
Важно отметить, что КТГ является не только диагностическим, но и прогностическим инструментом. На основании полученных данных врач может оценить риск осложнений и принять меры для их предотвращения. Например, если у плода наблюдаются признаки гипоксии, врач может рекомендовать изменить позицию беременной, чтобы улучшить кровообращение, или провести дополнительные исследования для уточнения состояния плода.
Таким образом, КТГ играет ключевую роль в мониторинге состояния плода во время родов, позволяя своевременно выявлять отклонения и принимать необходимые меры для обеспечения безопасности как матери, так и ребенка.
Вопрос-ответ
Как по КТГ понять, что гипоксия?
С помощью КТГ осуществляется комплексная оценка состояния плода – учитывается реакция сердечной деятельности в момент схватки, после ее окончания и в промежутке между очередными маточными сокращениями. После разрыва плодного пузыря на гипоксию может указывать зеленое окрашивание околоплодных вод.
Как ведет себя ребенок при гипоксии?
Такие дети буквально с первых дней отличаются повышенной возбудимостью. У них присутствуют нарушения сна и аппетита, повышенный тонус мышц, угнетение безусловных рефлексов. Основной и самой частой причиной появления гипоксии у детей является родовая травма.
Советы
СОВЕТ №1
Перед проведением КТГ (кардиотокографии) убедитесь, что вы находитесь в спокойной обстановке. Стресс и физическая активность могут повлиять на результаты исследования, поэтому лучше всего проводить процедуру в расслабленном состоянии.
СОВЕТ №2
Обратите внимание на интерпретацию полученных результатов. Нормальные значения частоты сердечных сокращений плода находятся в диапазоне от 110 до 160 ударов в минуту. Если ваши показатели выходят за эти рамки, обязательно обсудите это с вашим врачом.
СОВЕТ №3
Если вам поставили диагноз гипоксии, не паникуйте. Важно следовать рекомендациям врача и, возможно, пройти дополнительные обследования для определения причины и степени гипоксии. Своевременное вмешательство может значительно улучшить ситуацию.
СОВЕТ №4
Записывайте все свои ощущения и изменения в состоянии плода в течение беременности. Это поможет вам и вашему врачу лучше понять динамику состояния и принять необходимые меры при необходимости.