Второй скрининг при беременности — важный этап для оценки здоровья плода и выявления отклонений. Обычно его проводят между 18 и 22 неделями и он включает ультразвуковое исследование и анализ крови. В этой статье рассмотрим оптимальное время для второго скрининга, его результаты и их интерпретацию. Эти знания помогут будущим родителям лучше подготовиться к беременности.
Цели 2 скрининга при беременности
Скрининг способствует снижению числа новорожденных с различными патологиями, так как позволяет оценить вероятность их появления с помощью ультразвукового исследования и анализа венозной крови.
Второй скрининг во время беременности (оптимальное время для его проведения стоит обсудить с гинекологом) не является обязательным. Его можно пройти, если был пропущен первый, или по желанию женщины.
Второй скрининг помогает выявить аномалии и отклонения у плода, а также проблемы со здоровьем матери. В ходе исследования проверяются развитие внутренних органов, наличие трех сосудов и состояние плаценты. Если у ребенка обнаруживаются пороки, лечение может быть назначено сразу после рождения, а в некоторых случаях проводится внутриутробная операция, что позволяет ребенку родиться здоровым.
Врачи акцентируют внимание на значимости второго скрининга в период беременности, который обычно осуществляется между 18 и 22 неделями. Этот срок считается наиболее подходящим, так как плод уже достаточно развит, и можно получить точные данные о его состоянии. Второй скрининг включает ультразвуковое исследование и анализ крови, что позволяет выявить потенциальные аномалии в развитии плода, такие как хромосомные нарушения или пороки сердца.
Специалисты подчеркивают, что результаты скрининга помогают оценить риски и принять необходимые меры для дальнейшего ведения беременности. Интерпретация результатов включает анализ таких показателей, как размеры плода, состояние органов и систем, а также уровень гормонов в крови. Врачи настоятельно рекомендуют не пренебрегать этим этапом, так как он играет ключевую роль в обеспечении здоровья как матери, так и ребенка.
Второй скрининг при беременности, как отмечают эксперты, обычно проводится между 18 и 22 неделями. Этот период считается оптимальным, так как позволяет наиболее точно оценить развитие плода и выявить возможные аномалии. В ходе исследования проводятся УЗИ и анализы крови, которые помогают определить риск хромосомных заболеваний, таких как синдром Дауна.
Специалисты подчеркивают, что расшифровка результатов второго скрининга требует внимательного подхода. УЗИ позволяет оценить анатомию плода, его размеры и состояние органов, а анализы крови помогают выявить биохимические маркеры. Важно, чтобы результаты интерпретировались квалифицированным врачом, который сможет объяснить возможные риски и предложить дальнейшие шаги. Таким образом, второй скрининг является важным этапом в наблюдении за беременностью и помогает обеспечить здоровье как матери, так и ребенка.

Показания
При нормальном течении беременности 2 скрининг не нужен, но его могут провести при желании матери ребенка. Есть перечень ситуаций, при которых 2 скрининг необходим для безопасности плода.
2 скрининг необходим, если:
- Мать и отец ребенка являются кровными родственниками.
- Во время беременности были сложные вирусные заболевания.
- Есть вероятность генетических болезней, передающихся от родителей или родственников.
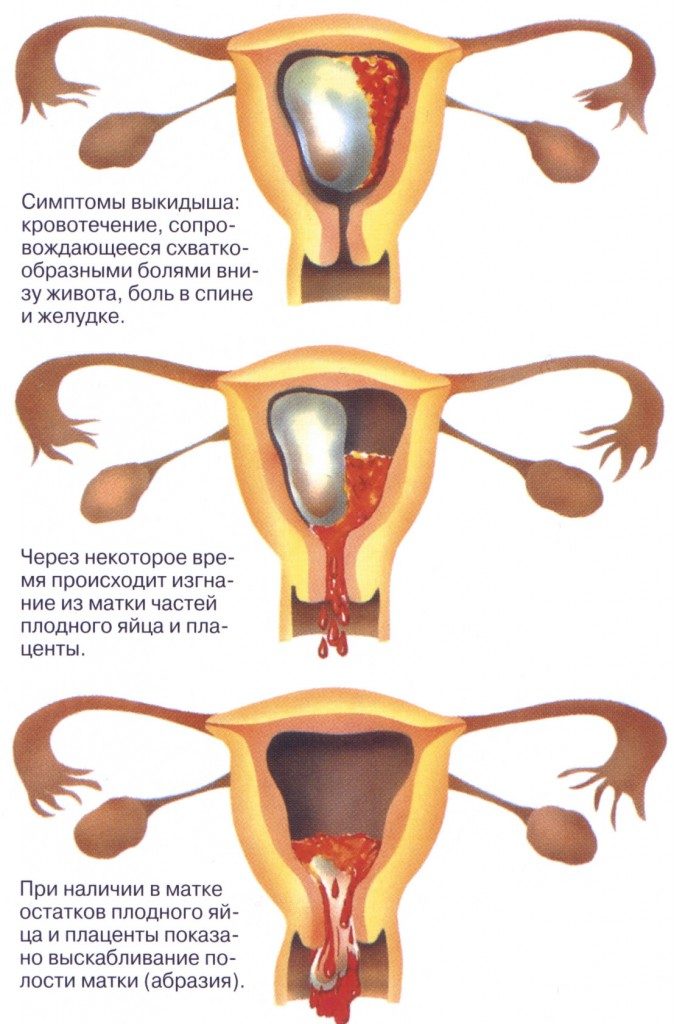
- Ранее случались выкидыши или была смерть плода.
- 1 из детей в семье имеет патологии или пороки.
- Первый скрининг обнаружил возможность отклонений у плода.
- Была перенесена острая инфекция.
- Возраст женщины превышает 30-летний рубеж.
- Зависимость от алкоголя, сигарет или наркотиков.
- Употребление лекарств, которые были запрещены до конца беременности.
- Тяжелый стресс или сильные ушибы, падения и травмы.
None
Интересные факты
Вот несколько интересных фактов о втором скрининге при беременности:
-
Оптимальные сроки проведения: Второй скрининг обычно проводится между 18 и 22 неделями беременности. В этот период уже можно получить более точные данные о развитии плода, а также выявить возможные аномалии. Это связано с тем, что на этом сроке органы и системы плода уже достаточно сформированы, что позволяет врачам проводить более детальное ультразвуковое исследование.
-
Комплексное обследование: Второй скрининг включает в себя не только ультразвуковое исследование, но и анализ крови на маркеры хромосомных аномалий, таких как синдром Дауна. Это позволяет оценить риск развития генетических заболеваний у плода и принять решение о дальнейших действиях.
-
Расшифровка результатов: Результаты второго скрининга могут включать информацию о размере плода, состоянии плаценты, количестве околоплодных вод и наличии аномалий. Важно, чтобы расшифровка проводилась квалифицированным специалистом, так как некоторые показатели могут варьироваться в зависимости от индивидуальных особенностей беременности. Например, размеры плода могут быть выше или ниже нормы, что не всегда указывает на патологии, а может быть связано с наследственными факторами или особенностями питания матери.

Какие исследования проводят и что смотрят
Второй скрининг во время беременности, оптимальное время для которого зависит от срока зачатия и состояния здоровья малыша, обычно проводится на 18-22 неделе. Этот этап включает в себя ультразвуковое исследование и анализ венозной крови.
Скрининг позволяет определить пол ребенка. Врач проводит осмотр плаценты, околоплодных вод, проверяет наличие трех сосудов в пуповине и оценивает состояние репродуктивных органов женщины. Анализ крови помогает выявить уровень эстриола, ХГЧ и альфа-фетопротеина.
Гинеколог, анализируя внешние признаки развития ребенка и результаты лабораторных исследований, может сделать предварительные выводы о возможных отклонениях. Если есть риски, назначаются дополнительные исследования, которые помогут установить окончательный диагноз.
Второй скрининг является важным этапом, так как он предоставляет информацию о развитии плода и выявляет потенциальные аномалии. Результаты этого обследования позволяют оценить вероятность синдрома Дауна и других генетических заболеваний. Многие женщины отмечают, что благодаря этому исследованию они чувствуют себя более уверенно, зная, что их малыш развивается нормально. Интерпретация результатов может быть сложной, поэтому важно обсудить их с врачом, который сможет объяснить значение полученных данных и предложить дальнейшие действия в случае выявления отклонений. В целом, второй скрининг воспринимается как необходимая и полезная процедура, которая способствует спокойствию будущих родителей.
УЗИ
Во сколько недель проходить скрининг во время беременности, узнают у личного гинеколога. Даже если 1 скрининг прошел хорошо, могут назначить 2 и 3 исследование.
На УЗИ выявляют физические отклонения, осматривают размер ребенка, его головы и наличие всех внутренних органов, процесс развития легких, мозга, наличие носовой кости, развитие всех пальчиков на руках и ногах.
УЗИ показывает состояние здоровья не только малыша, но и мамы. После проведенного обследования маму направляют к гинекологу на консультацию, он даст ответы на все интересующие вопросы.

Анализ крови
Для анализа берется венозная кровь объемом 10 мл. На основе полученных данных оценивается уровень свободного эстриола.
Эстриол представляет собой половой гормон, который начинает вырабатываться в организме женщины с момента формирования плаценты. С каждым месяцем его концентрация должна возрастать, и низкие показатели могут указывать на риск выкидыша, наличие инфекций, проблемы с плацентой или синдром Дауна у плода.
Кроме того, пониженный уровень эстриола может быть следствием приема антибиотиков. Увеличенный уровень этого гормона наблюдается при многоплодной беременности или при значительном весе плода.
ХГЧ – это тот самый маркер, который показывает наличие второй полоски на тесте. Высокие значения могут свидетельствовать о возможных отклонениях в развитии плода или о беременности несколькими детьми. Низкий уровень ХГЧ может указывать на риск выкидыша или синдрома Эдвардса у ребенка. Уровень ХГЧ может быть неправильно определен из-за неточного расчета срока беременности.
Альфа-фетопротеин начинает вырабатываться в печени эмбриона на 40-й день беременности. Как слишком низкий, так и слишком высокий уровень этого белка могут указывать на возможные отклонения в развитии плода или на риск прерывания беременности.
Сроки проведения
1 скрининг проводится на 11-13 неделе беременности.
Более ранние тесты будут неточными и как следствие бесполезными. Проводится УЗИ и сдается кровь на анализ. Определяют точный срок беременности, телосложение и развитие всех конечностей малыша.
2 скрининг проводят на 15-24 неделе.
Определяется положение плода, состояние костной структуры, выявляются риски пороков и аномалий у ребенка. Наилучшие результаты 2 скрининга можно получить на 17-18 неделе.
3 скрининг проводится на 30-43 неделе беременности.
На УЗИ принимают решение о естественных родах или кесаревом сечении. Редко назначается допплерография, которая исследует работу сосудов.
Как подготовиться к скринингу
Перед визитом в медицинское учреждение важно подготовить организм, чтобы результаты анализов были максимально точными. Если у вас есть весы, рекомендуется взвеситься и записать свой вес для передачи врачу. Эта информация будет внесена в анкету, которую заполняет лаборант для дальнейшей диагностики.
За неделю до анализа стоит соблюдать следующие рекомендации:
- исключить все продукты, вызывающие аллергию;
- отказаться от шоколада;
-
не употреблять апельсины;
-
лимоны;
- мясные изделия;
- жирные блюда и морепродукты.
Также следует прекратить прием витаминов и исключить фрукты и овощи красного цвета. За 4 часа до визита к врачу необходимо воздержаться от еды. В течение 2-3 дней перед процедурой рекомендуется избегать половых контактов.
При проведении абдоминального исследования, например, УЗИ, необходимо прийти с полным мочевым пузырем, поэтому за 3 часа до процедуры следует выпить 1-2 стакана воды.
Как делают скрининг
2 скрининг при беременности (во сколько недель делать 3 исследование, на котором решают, как будут проходить роды и говорят о точной их дате, уточняют у гинеколога) включает в себя 2 процедуры: УЗИ и биохимия крови.
Ультразвуковое исследование проходит с помощь датчика, которым водят по животу. Это необходимо чтобы изучить строение и развитие ребенка. Осматривается костная система, формирование конечностей, носа, развитие внутренних органов малыша, а также состояние плаценты и околоплодных вод. Можно узнать пол ребенка.
Биохимия крови объединяет в себе несколько показателей:
- содержание гормонов ХГЧ;
- содержание эстриола (ЕЗ);
- альфа-фетопротеина (АФП).
Анализы покажут вероятность проблем со здоровьем у малыша. При значительных отклонениях назначаются дополнительные анализы.
Нормы показателей
Получив результаты обследований, врач может оценить физическое развитие плода. Сравнив текущие данные с нормальными показателями, специалисты делают выводы о возможных отклонениях и предоставляют рекомендации родителям.
На втором УЗИ устанавливается наличие многоплодной беременности, измеряются размеры малыша, фиксируется частота сердцебиения, а также проверяется состояние репродуктивных органов матери и выявляются возможные физические аномалии у ребенка.
Если обнаружены отклонения, женщине рекомендуется пройти обследование с использованием допплера. Эта диагностика позволяет более детально изучить кровеносную систему, уровень кислорода в мозге и проходимость сосудов.
Для получения более точных данных диагностику с допплером проводят дважды с интервалом в 14 дней.
Размер плода по месяцам:
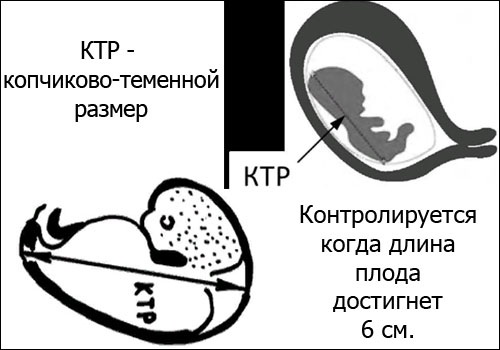
| Срок, (недель) | Вес (грамм) | Размер эмбриона (мм) | Длина эмбриона (мм) | Окружность грудной клетки (мм) | Бипариентальный размер черепа (мм) |
| 14 | 21-25 | 120-140 | 9-15,8 | 84-110 | 23-31 |
| 15 | 30-40 | 140-160 | 15,8-17 | 110-112 | 30-33 |
| 16 | 40-60 | 160-180 | 17-23 | 112-136 | 31-37 |
| 17 | 50-100 | 180-200 | 20-28 | 121-149 | 34-42 |
| 18 | 140-180 | 200-220 | 23-31 | 131-161 | 37-47 |
| 19 | 200-250 | 220-240 | 26-34 | 142-174 | 41-49 |
| 20 | 220-270 | 240-260 | 29-37 | 154-186 | 43-53 |
| 21 | 280-350 | 260-276 | 32-40 | 166-200 | 46-56 |
| 22 | 400-420 | 276-295 | 35-43 | 178-212 | 48-60 |
| 23 | 420-500 | 295-310 | 37-45 | 190-224 | 52-64 |
| 24 | 500-600 | 310-320 | 40-48 | 201-237 | 55-67 |
Кровь
Биохимия крови дополняет результаты УЗИ, врач способен предположить возможные отклонения после получения анализа. На точность биохимии крови можно полагаться только в случае определения точной даты зачатия.
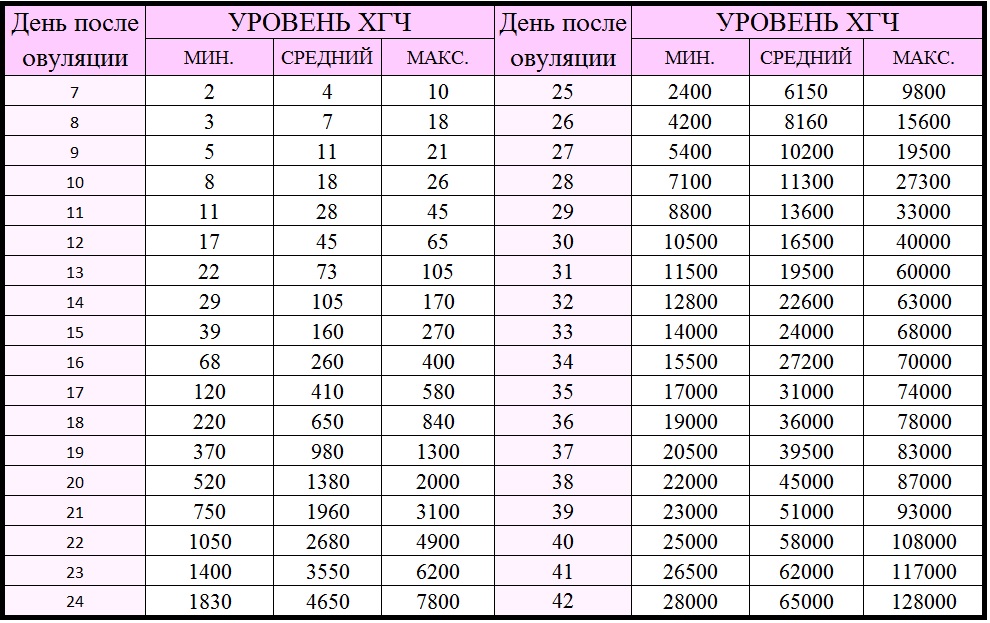
Нормы ХГЧ:
- 16 недель: 10 000 – 58 000 нг/мл;
- 17-18 недель: 8 000 – 57 000 нг/мл;
- 19 недель: 7 000 – 49 000 нг/мл.
Нормы АФП (альфа-фетопротеина):
- 12 – 14 недель: 15 – 60 ед./мл;
- 15 – 19 недель: 15 – 95 ед./мл;
- 20 недель: 27 – 125 ед./мл.
Нормы НЭ (свободный эстриол):
- 13-14 недель: 5,7 – 15 нг/мл;
- 15-16 недель: 5,4 – 21 нг/мл;
- 17-18 недель: 6,6 – 25 нг/мл;
- 19-20 недель: 7,5 – 28 нг/мл.
МоМ
Мом – (множитель медианы) представляет собой степень отклонения показателя от установленной нормы. Этот показатель рассчитывается путем деления результата теста на усредненное нормированное значение. Таким образом, врач получает наглядное представление о том, насколько результат отклоняется от нормы, что позволяет оценить риски для плода. Оптимальное значение МоМ составляет 1.
Нормативные значения МоМ:
| Показатель | Норма (МоМ) |
| ХГЧ | 0,5-2 |
| Свободный эстриол | 0,5-2 |
| АФП | 0,5-2 |
| Ингибин А | Не более 2 |
Уровень МоМ и возможные отклонения:
- Пониженный уровень АФП может указывать на риск синдрома Дауна.
- Повышенный АФП – может свидетельствовать о синдроме Меккеля или пороках развития ЦНС, а также о проблемах с печенью.
- Высокий уровень ХГЧ – может быть признаком синдрома Дауна или Клайнфельтера.
- Низкий уровень ХГЧ – может указывать на синдром Эдвардса.
- Пониженный уровень эстриола – может свидетельствовать о наличии инфекции или преждевременных родах.
- Повышенный уровень эстриола – может означать крупный плод или многоплодную беременность, в редких случаях указывает на проблемы с печенью у матери.
Результаты анализа крови представляют собой лишь предположение о возможных заболеваниях и нарушениях в развитии плода. Точный диагноз может быть установлен врачом только после проведения дополнительных исследований.
Отклонения
Во время исследования возможно выявление нескольких отклонений.
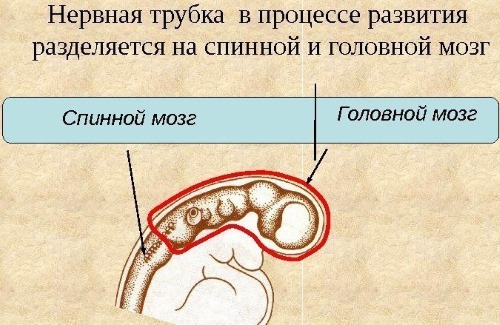
Дефект нервной трубки плода
Нервная трубка представляет собой начальную стадию формирования нервной системы, из которой впоследствии развиваются спинной и головной мозг.
Если происходит неполное смыкание или выпрямление нервной трубки, могут возникнуть следующие отклонения:
- менингоцеле;
- цефалоцеле;
- анэнцефалия.
Эти состояния приводят к серьезным нарушениям в структуре мозга и черепа.
Синдром Дауна
Заболевание возникает при зачатии плода. Связана болезнь с наличием лишней хромосомы, их у малыша 47, а не 46, как у обычного человека. Мутация возникает в результате наличия лишней хромосомы у сперматозоида или у оплодотворенной яйцеклетки.
Синдром может возникнуть даже у здоровых родителей, ведущих здоровый образ жизни. Предсказать заболевание невозможно.
Синдром Эдвардса
Заболевание проявляется в момент зачатия. Ребенок, страдающий синдромом Эдвардса, появляется на свет позже положенного срока, однако выглядит при этом ослабленным и недоношенным. Форма головы и тела нарушена.
Часто у таких малышей выявляют и сердечные пороки. Внутренние органы функционируют с нарушениями. К сожалению, такие дети редко доживают до своего первого дня рождения.
Синдром Патау
Нарушена работа центральной нервной системы, маленький вес, кисти рук имеют патологии, зрительная система также имеет свои нарушения. У малыша могут быть увеличены внутренние органы, пороки развития сердца, задержки в физическом и умственном развитии. Детки проживают не больше полугода.
Также второй скрининг может выявить:
- порок развития печени, головного мозга, ЦНС, спинного мозга;
- порок сердца;
- дефекты физического развития (конечности, пальцы, лицо);
- наличие лицевой расщелины.
Ложные результаты
Скрининг не может гарантировать абсолютную точность тестов, он лишь указывает на вероятность наличия у ребенка пороков или проблем с развитием. Часто бывает, что самый тревожный диагноз оказывается ошибочным.
Даже врач, обладающий самым современным оборудованием, не в состоянии точно определить, будет ли ребенок здоровым или с отклонениями в развитии. Родителям сообщают лишь процентную вероятность наличия таких отклонений.
На точность результатов влияют множество факторов, таких как недостаточный или избыточный вес матери, наличие сахарного диабета или других скрытых заболеваний, а также многоплодная беременность. В случае, если было проведено ЭКО, результаты анализов могут значительно отличаться от реального положения дел.
Можно доверять результатам УЗИ, так как этот метод является более надежным, чем анализ крови.
Дальнейшие действия
2 скрининг при беременности (во сколько недель проходят тест уточняют у врача) может дать хорошие результаты, но женщину не оставляют без наблюдения врачей, рекомендуется пройти 3 скрининг. На данном скрининге проверяют состояние плода и решают, будет ли женщина рожать естественным путем или лучше прибегнуть к кесареву сечению.
Если результат 1,2 или 3 скрининга оказывается плохим, родители имеют право выбрать: оставить ребенка или прервать беременность. После прерывания беременности выясняется возможная причина отклонений зародыша, родителям назначают лечение, дополнительные обследования.
В случае продолжения беременности могут назначаться дополнительные обследования, после которых выписываются лекарства, витамины, в особых случаях проводится операция малыша во время беременности. Взрослые должны ознакомиться со всеми материальными, эмоциональными трудностями и принять решение, осознавая всю ответственность.
При оценке наличия пороков у малыша назначают дополнительные анализы:
- амниоцентез;
- кордоцентез;
- НПТ.
Амниоцентез
Для проведения теста требуется околоплодная жидкость, которую получают путем прокола брюшной стенки.
Кордоцентез
Берется пуповинная кровь эмбриона между 22 и 25 неделями.
Неинвазивный пренатальный тест
Для анализа используется венозная кровь матери. В ходе исследования ДНК выявляются возможные отклонения и наследственные патологии.
Существуют ли противопоказания к скринингу
Противопоказаний у скрининга нет. Назначенные 3 ультразвуковых обследования безопасны для малыша. Без надобности можно отказаться от 2 или 3 скрининга.
Существует ряд причин, по которым скрининг для женщины обязателен:
- генетические отклонения в роду,
- близкородственные связи с отцом ребенка,
- присутствовавший в жизни матери аборт или выкидыш.
Можно ли отказаться от скрининга
Мать ребенка имеет полное право отказаться от скрининга по личным обстоятельствам. Для этого необходимо составить письменный отказ от процедуры, при этом ни у одной из сторон не должно возникать претензий.
Поскольку скрининг может давать ложные результаты и лишь указывает на вероятность наличия тех или иных генетических отклонений, многие предпочитают сберечь свои нервы и отказаться от этой процедуры.
Формирование плода начинается с яйцеклетки, в результате чего образуется около ста триллионов клеток, которые постоянно погибают и обновляются. На этот процесс влияют множество как внешних, так и внутренних факторов, что подчеркивает уникальность каждой беременности. У каждой женщины этот процесс проходит по-своему и может значительно отличаться от опыта беременности ее матери или подруги.
Несмотря на возможные негативные результаты второго скрининга, нередко у родителей рождается совершенно здоровый ребенок. Не стоит впадать в уныние и расстраиваться во время беременности, так как тесты могут оказаться ложными, а плохое настроение может негативно сказаться на малыше.
Кроме того, результаты УЗИ и анализа крови зависят от точности определения срока беременности. Иногда родители вовсе отказываются от УЗИ и анализов, принимая на себя всю ответственность за здоровье малыша.
Оформление статьи: Натали Подольская
Видео об исследованиях во время беременности
Видео про 1, 2 и 3 скрининг при беременности — во сколько недель нужно делать и для чего нужны эти исследования:
Рекомендации по интерпретации результатов скрининга
Интерпретация результатов второго скрининга при беременности требует внимательного подхода и понимания различных факторов, которые могут повлиять на итоговые данные. Обычно второй скрининг проводится в период с 18 по 22 недели беременности, что позволяет получить наиболее точные результаты.
Первым шагом в интерпретации результатов является анализ полученных данных о биохимических маркерах, таких как уровень альфа-фетопротеина (АФП), свободного бета-ХГЧ и эстриола. Эти показатели помогают оценить риск развития хромосомных аномалий, таких как синдром Дауна или синдром Эдвардса. Например, повышенный уровень АФП может указывать на риск развития нейрональных трубочных дефектов, в то время как низкий уровень может быть связан с хромосомными аномалиями.
Следующим важным аспектом является ультразвуковое исследование, которое проводится в рамках второго скрининга. УЗИ позволяет визуализировать анатомические структуры плода и оценить его развитие. Врач обращает внимание на размеры плода, наличие или отсутствие аномалий, а также на состояние плаценты и околоплодных вод. Все эти данные помогают составить полную картину здоровья плода и выявить возможные отклонения.
Важно помнить, что результаты второго скрининга не являются окончательными диагнозами. Они лишь указывают на необходимость дальнейшего обследования или консультации с генетиком. Например, если риск хромосомной аномалии повышен, это может потребовать проведения инвазивных процедур, таких как амниоцентез или хорионическая биопсия, для более точной диагностики.
Также стоит учитывать, что на результаты скрининга могут влиять различные факторы, такие как возраст матери, наличие хронических заболеваний, а также особенности течения беременности. Поэтому интерпретация результатов должна проводиться в контексте индивидуальной клинической ситуации.
В заключение, правильная интерпретация результатов второго скрининга требует комплексного подхода и учета множества факторов. Важно, чтобы будущие родители получали полную информацию о значении полученных данных и возможных дальнейших действиях, что позволит им принимать обоснованные решения в отношении здоровья своего ребенка.
Вопрос-ответ
Какой скрининг самый точный?
Для чего проводится скрининг второго триместра? Важно! По своим показаниям он совпадает с первым плановым скринингом, но считается более точным и позволяет получить полную информацию о состоянии плода.
На какой неделе лучше пройти второй скрининг?
Скрининг беременности второго триместра необходимо провести в 20 недель. Допустимо не ранее 18-й и не позднее 21-й недели беременности. Далее рекомендовано пройти УЗИ-скрининг в третьем триместре беременности на сроке 30–34 (желательно 31–32) недель беременности.
Советы
СОВЕТ №1
Планируйте второй скрининг на срок 18-22 недели беременности. Это оптимальное время для проведения ультразвукового исследования, так как в этот период уже можно получить полную информацию о развитии плода и выявить возможные аномалии.
СОВЕТ №2
Перед скринингом обязательно проконсультируйтесь с вашим врачом. Он поможет вам подготовиться к процедуре, объяснит, какие анализы могут понадобиться, и ответит на все ваши вопросы о том, что будет происходить во время исследования.
СОВЕТ №3
Не забывайте о важности расшифровки результатов. После скрининга обсудите с врачом все полученные данные, чтобы понять, что они означают для вас и вашего ребенка. Это поможет вам лучше подготовиться к следующему этапу беременности.
СОВЕТ №4
Записывайте все свои вопросы и переживания перед визитом к врачу. Это поможет вам не забыть важные моменты и получить максимально полную информацию о состоянии вашего здоровья и здоровья малыша.