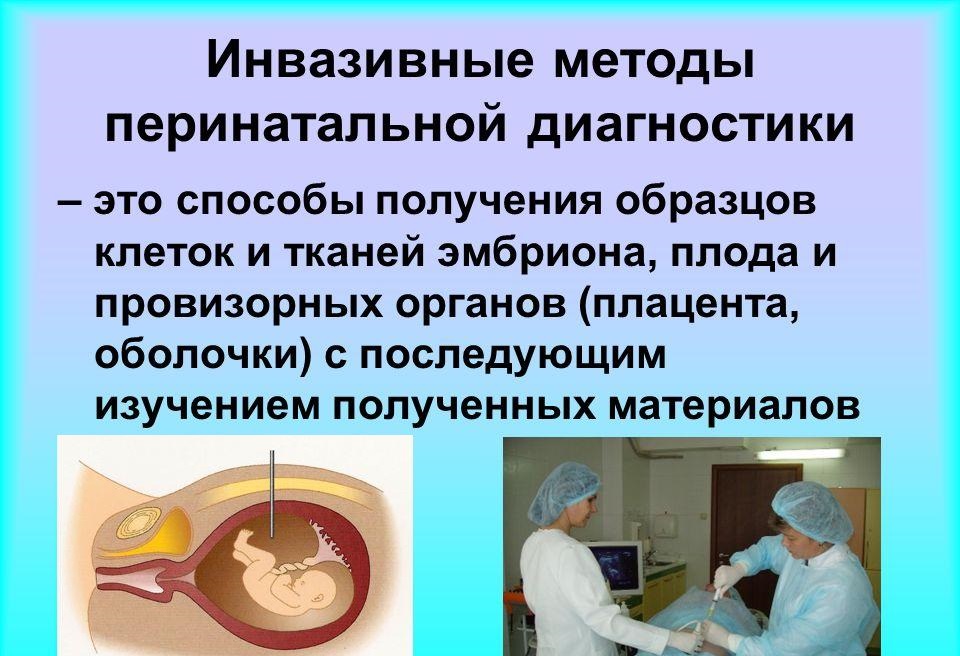
Инвазивная диагностика при беременности — важный аспект акушерства, позволяющий выявить генетические и хромосомные аномалии у плода на ранних стадиях. В статье рассмотрим, что такое инвазивная диагностика, какие методы существуют, как они проводятся и какие ощущения могут испытывать женщины во время процедуры. Понимание этих аспектов поможет будущим мамам подготовиться к медицинским вмешательствам и принять обоснованные решения о своем здоровье и здоровье ребенка.
Показания к исследованию
Исследования данного направления проводятся генетиками и акушерами-гинекологами. Инвазивная диагностика подразделяется на несколько типов в зависимости от срока беременности и других факторов.
Рекомендуется проводить такие процедуры в ряде случаев. Например, если:
- Женщина старше 35 лет. В этом возрасте врачи часто предполагают возможность развития синдрома Дауна у плода. По статистике, вероятность такого диагноза при рождении ребенка после 35 лет составляет около 30%. Также существует риск других хромосомных заболеваний.
- У пациентки уже есть ребенок с хромосомными патологиями, врожденными аномалиями или другими заболеваниями (включая синдром Дауна).
- Во время ультразвукового исследования врач заподозрил, что будущий ребенок может иметь хромосомные болезни.
- У одного из родителей была выявлена хромосомная перестройка или наследственное заболевание.
- Имеется кровнородственный брак, в котором был зачат ребенок.
- У пациентки ранее были случаи самопроизвольных выкидышей или мертворождений.
- Обнаружено негативное воздействие окружающей среды на здоровье беременной женщины.
- Пациентка принимала эмбриотоксические препараты на ранних сроках беременности.
- У матери и плода выявлена резус-несовместимость.
Инвазивная диагностика во время беременности не проводится, если есть риск, что процедура может вызвать выкидыш. Также такие мероприятия запрещены при воспалении шейки матки, влагалища или кожных покровов брюшной полости.
Инвазивная диагностика во время беременности включает методы, позволяющие получить информацию о состоянии плода и выявить возможные генетические аномалии. Врачи отмечают, что процедуры, такие как амниоцентез и хорионическая биопсия, выполняются с использованием тонких игл, которые вводятся через брюшную стенку или влагалище. Хотя многие женщины могут испытывать легкий дискомфорт, большинство специалистов утверждают, что боль минимальна и кратковременна. Важно помнить, что инвазивные методы имеют свои риски, включая вероятность выкидыша, поэтому их назначают только при наличии показаний. Специалисты подчеркивают, что каждая женщина должна обсудить с врачом все возможные варианты и риски, чтобы принять взвешенное решение.
Инвазивная диагностика при беременности представляет собой ряд медицинских процедур, направленных на выявление генетических и хромосомных аномалий у плода. К наиболее распространенным методам относятся амниоцентез и хорионическая биопсия. Эти процедуры предполагают забор клеток из околоплодных вод или плаценты для последующего анализа. Эксперты отмечают, что инвазивные методы могут вызывать беспокойство у будущих матерей, однако они часто являются единственным способом получения точной информации о состоянии плода. Что касается болевых ощущений, то большинство женщин описывают процедуру как незначительно болезненную, сравнимую с уколом. Важно, чтобы пациентки обсуждали все возможные риски и преимущества с врачом, чтобы принять обоснованное решение.

Когда делать
Существует определенная классификация процедур, которые выполняются в разные периоды беременности:
| Название процедуры | Благоприятный период для проведения (на каких неделях беременности) | Триместр беременности |
| Биопсия ворсин хориона (Хорионбиопсия) | 8 – 12 | I |
| Амниоцентез | 8 – 12 (если есть риск выкидыша, то процедура проводится на 17 – 22 неделе II триместра или на 34 неделе) | I |
| Амниоскопия | Начиная с 17 и до родов | II |
| Плацентоцентез | 18 – 22 | II |
| Кордоцентез | 18 | II |
| Фетоскопия | 18 – 24 | II |
Стоит отметить, что инвазивные исследования не выполняется в III триместре. В этот период слишком высока вероятность того, что будут спровоцированы преждевременные роды. Однако в сложных ситуациях допускается выполнение амниоскопии и некоторых других процедур.
| Метод инвазивной диагностики | Что это такое и как делают | Больно или нет |
|---|---|---|
| Амниоцентез | Прокол брюшной стенки и матки для забора околоплодных вод. Проводится под контролем УЗИ. Используется для диагностики хромосомных аномалий, генетических заболеваний, инфекций. | Ощущается как сильный укол или давление. Обычно не очень больно, но может быть дискомфорт. |
| Биопсия хориона | Забор небольшого образца ткани плаценты (хориона) через брюшную стенку или шейку матки. Проводится под контролем УЗИ. Используется для ранней диагностики хромосомных аномалий и генетических заболеваний. | Может быть болезненным, особенно при трансцервикальном доступе. Ощущается как спазм или давление. |
| Кордоцентез | Прокол брюшной стенки и матки для забора крови из пуповины плода. Проводится под контролем УЗИ. Используется для диагностики хромосомных аномалий, генетических заболеваний, анемии плода, инфекций. | Ощущается как сильный укол и давление. Может быть более болезненным, чем амниоцентез, из-за необходимости попасть в сосуд пуповины. |
| Фетальная биопсия | Забор образца ткани плода (например, кожи, мышц, печени) для диагностики редких генетических заболеваний. Проводится под контролем УЗИ. | Является наиболее инвазивной процедурой и может быть достаточно болезненной. Проводится под местной анестезией. |
Интересные факты
Вот несколько интересных фактов о инвазивной диагностике при беременности:
-
Методы инвазивной диагностики: Существует несколько методов инвазивной диагностики, наиболее распространённые из которых — амниоцентез и хорионическая биопсия. Амниоцентез включает забор амниотической жидкости для анализа, а хорионическая биопсия — забор клеток из хориона (плаценты). Эти процедуры позволяют выявить генетические аномалии, такие как синдром Дауна, на ранних стадиях беременности.
-
Риски и преимущества: Хотя инвазивные методы диагностики могут предоставить важную информацию о здоровье плода, они также связаны с определёнными рисками, такими как выкидыш (примерно 1-2% случаев). Однако, несмотря на эти риски, многие родители выбирают эти процедуры, чтобы получить точные данные о состоянии здоровья будущего ребёнка.
-
Болевые ощущения: Процедуры инвазивной диагностики могут вызывать некоторый дискомфорт, но большинство женщин описывают ощущения как незначительные. Врач может использовать местную анестезию для уменьшения боли. Важно обсудить все вопросы и опасения с врачом перед процедурой, чтобы быть уверенной в своих решениях и подготовленности к процессу.

Что определяют
Инвазивная диагностика включает в себя несколько видов исследований, результаты которых зависят от конкретной процедуры:
-
Хорионбиопсия. Для проведения этого исследования требуется взять образцы ворсинок хориона, одного из слоев зародышевой оболочки, с помощью ультразвукового контроля. Эта процедура позволяет определить количество хромосом в клетках плода. Если этот показатель соответствует норме, вероятность исключения хромосомных заболеваний у ребенка составляет 99%. Кроме того, хорионбиопсия помогает выявить около 100 различных наследственных патологий, таких как гемофилия, синдром Тернера, муковисцидоз и другие.
-
Плацентоцентез. В данном случае осуществляется забор клеток плаценты, после чего специалист анализирует генетическую и хромосомную структуру полученного материала. Плацентоцентез предоставляет аналогичные данные, как и хорионбиопсия, но его можно проводить на более поздних сроках беременности.
-
Амниоцентез. Эта процедура включает в себя пункцию околоплодного пузыря для забора небольшого объема околоплодных вод. Исследование этого типа позволяет получить гораздо больше информации, чем в предыдущих случаях. Помимо оценки рисков наличия у плода генетических или хромосомных заболеваний, амниоцентез также предоставляет данные о возможных нарушениях обмена веществ и других патологиях. Например, с его помощью можно оценить развитие легких плода и наличие гипоксии, а также подтвердить или опровергнуть резус-конфликт.
-
Кордоцентез. Это исследование включает в себя пункцию сосудов пуповины для забора пуповинной крови. Данная процедура позволяет провести все необходимые анализы, включая оценку уровня гормонов и биохимических показателей. Кордоцентез также помогает определить, страдает ли плод от инфекционных или иммунных заболеваний, и, как и другие методы, позволяет оценить вероятность генетических или хромосомных патологий.
-
Фетоскопия. Эта процедура подразумевает прямое исследование плода с использованием тонкого эндоскопа. Специалист может взять образцы крови и небольшой участок кожи плода для дальнейшего анализа. Фетоскопия является самым последним методом среди всех генетических исследований и позволяет получить полную информацию.
Чаще всего такие исследования проводятся при подозрении на синдром Дауна, серьезное врожденное заболевание, которое сопровождается умственной отсталостью и проблемами с иммунной системой. При этом синдроме обнаруживается лишняя, 21-я хромосома.
Инвазивная диагностика во время беременности вызывает много обсуждений среди будущих матерей. Процедуры, такие как амниоцентез и хорионбиопсия, позволяют выявить генетические заболевания плода. Многие женщины отмечают, что эти процедуры могут вызывать беспокойство, однако врачи подчеркивают их важность для выявления потенциальных проблем.
Во время амниоцентеза, например, в околоплодную жидкость вводится тонкая игла, что может вызвать легкий дискомфорт, но не сильную боль. Некоторые женщины сравнивают это ощущение с обычной инъекцией. Важно помнить, что такие процедуры проводятся под контролем специалистов, что минимизирует риски.
Мнения о необходимости инвазивной диагностики различаются: одни считают это важным шагом для уверенности в здоровье ребенка, другие предпочитают менее инвазивные методы. В любом случае, решение должно приниматься совместно с врачом, с учетом всех рисков и преимуществ.
Подготовка
Инвазивная диагностика при беременности вызывает беспокойство у многих женщин. На самом деле сегодня существуют более современные исследования неинвазивного типа. Однако иногда может потребоваться непосредственный доступ к околоплодной жидкости или даже самому плоду.
Нужно понимать, что инвазивные исследования проводятся далеко не всегда. Если есть риск навредить будущему ребенку, то гинеколог не станет назначать данной процедуры. Если говорить о подготовительных мероприятиях, то прежде всего врачи рекомендуют не доводить себя до нервного состояния, читая в интернете страшные истории и том, как проводятся исследования.
Если необходимо получить исчерпывающую информацию о процедуре, то стоит поговорить с лечащим врачом или получить все необходимые данные на профильных, медицинских сайтах. Каждая ситуация индивидуальна.
Перед началом исследований необходимо сделать УЗИ и сдать требующиеся анализы. Врач должен убедиться, что у беременной женщины нет скрытых инфекций. Также подобные процедуры позволят выявить наличие многоплодия и оценить жизнеспособность плода. Гинеколог-акушер должен точно установить срок беременности. После этого он назначит конкретное исследование.
За 4-5 дней до процедуры необходимо полностью отказаться от употребления ацетилсалициловой кислоты (аспирина) и любых аналогов этого средства. Дело в том, что препарат разжижает кровь, что может негативно сказаться на качестве проведения обследования.
Также за 24 часа до мероприятия нужно перестать принимать антикоагулянты (препараты, которые относятся к категории низкомолекулярных гепаринов). Такие средства снижают уровень свертываемости крови. Из-за этого во время процедуры может возникнуть кровотечение.
Дополнительные рекомендации о подготовке необходимо получить от врача. Он может назначить те или иные препараты или диету за некоторое время до исследований.

Проведение
Инвазивные методы диагностики во время беременности могут варьироваться в зависимости от типа проводимой процедуры.
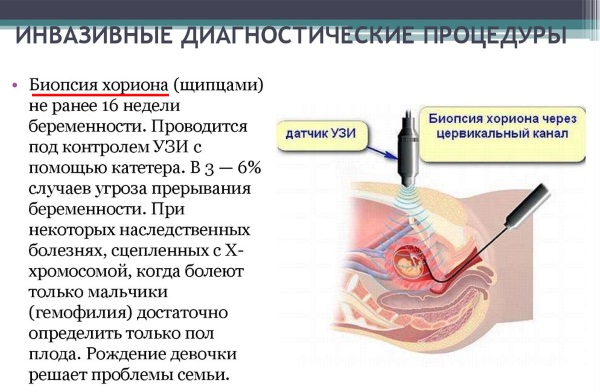
Хорионбиопсия
Данные исследования проводятся на раннем сроке беременности, благодаря чему в случае обнаружение аномалий и того, что ребенок гарантированно родится с серьезными хромосомными проблемами или генетическими патологиями, можно прервать беременности с минимальным риском для здоровья женщины.
Для проведения хорионбиопсии врач вводит тонкую иглу в брюшную полость пациентки. Игла проходит через хорион и захватывает несколько его ворсинок. Исследования проводятся в амбулаторных условиях. Врач использует стерильную иглу и одноразовые перчатки. Благодаря этому риск инфицирования пациентки составляет не более 0,3%.
Если говорить о рисках, то при данной процедуре опасность прерывания беременности составляет не более 1%. Подобное возможно только в том случае, если процедура была проведена с нарушениями. Если поставлен диагноз резус-конфликта, то исследование этого типа может спровоцировать неблагоприятное течение беременности. Однако такие ситуации случаются довольно редко.
Также стоит учесть, что при подобной биопсии, есть риск получить ложные результаты. Это объясняется неидентичностью генома клеток самого эмбриона и хориона. Процедуру этого типа необходимо выполнять до 14 недели беременности. Дело в том, что после этого периода вместо хориона появляется плацента. Тогда потребуется другой вид исследований.
Плацентоцентез
Данное исследование имеет много общего с хорионбиопсией, так как плацента является развившейся формой хориона. Тем не менее, плацентоцентез можно выполнять только после 14 недели беременности.
Процедура осуществляется с помощью ультразвукового аппарата, который обеспечивает необходимый контроль за процессом. Затем длинная игла вводится в брюшную полость беременной женщины. Игла достигает плаценты, и врач получает небольшое количество клеток для дальнейшего анализа.
Что касается возможных рисков, то согласно медицинской практике, плацентоцентез может привести к прерыванию беременности в 1-3% случаев. Это связано с тем, что во время введения иглы стенки матки могут начать сокращаться рефлекторно.
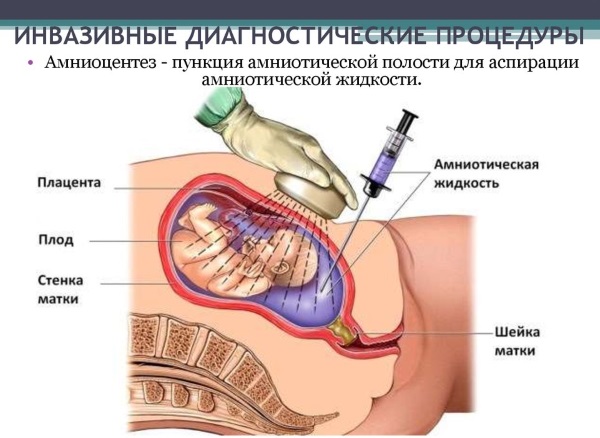
Амниоцентез
Забор околоплодных вод также производится под контролем УЗИ. Сама процедура заключается в том, что через переднюю стенку брюшной полости в матку вводится игла. С ее помощью врач набирает порядка 20-30 мл околоплодной жидкости.
Помимо нее в шприц также попадает некоторое количество сгущенного эпителия (клеток самого плода). Все материалы подвергаются тщательному исследованию. Результаты анализов обычно готовы через несколько недель.
Подобная процедура также может стать причиной прерывания беременности. Помимо этого такие манипуляции могут спровоцировать так называемое подтекание околоплодной жидкости, а также другие осложнения (например, появление кровянистых выделений из половых путей). При амниоцентезе вероятность осложнений выше, чем при хорионбиопсии.
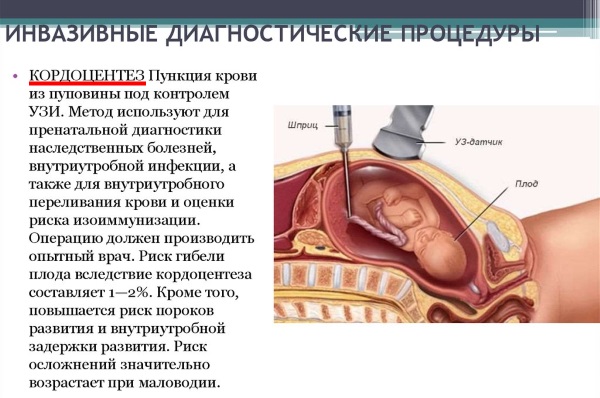
Кордоцентез
Для забора крови из сосудов пуповины осуществляется прокол брюшной полости под контролем ультразвукового исследования. После этого проводятся тщательные анализы крови, включая биохимические исследования, определение уровня гормонов и другие необходимые тесты.
Инвазивная диагностика данного типа предоставляет возможность выявлять не только потенциальные хромосомные или генетические патологии еще во время беременности, но и осуществлять лечение плода. Например, во время прокола брюшной полости врач может ввести в пуповину медикаментозное средство или провести внутриутробное переливание крови, если установлен диагноз резус-конфликта.
Кроме того, такие процедуры позволяют провести углубленную диагностику, что способствует более быстрому началу необходимого лечения. Однако стоит отметить, что данная процедура может привести к осложнениям, включая риск прерывания беременности. Обычно результаты инвазивной диагностики становятся известны уже через 5 дней.
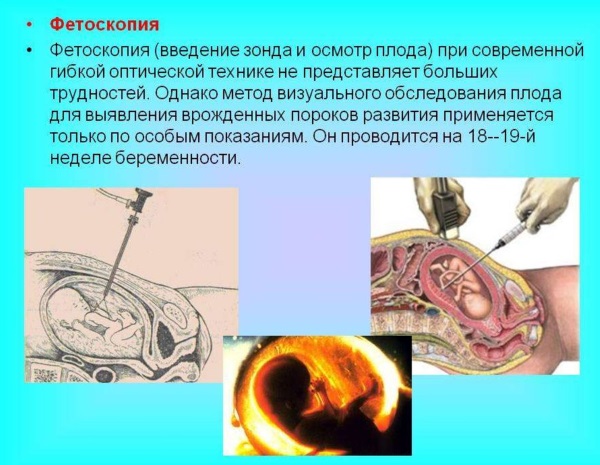
Фетоскопия
Процедура представляет собой заключительный метод обследования, который необходим в том случае, если гинеколог-акушер подозревает, что у плода может быть порок развития или наследственное заболевание.
Фетоскопия выполняется на самом позднем этапе беременности, в том случае, если другие методы инвазивного исследования не дали необходимых результатов или есть подозрение на то, что полученные результаты оказались ложными.
При фетоскопии также обязательно выполняется УЗИ. Процедура должна производиться исключительно в условиях стационара. Для проведения подобной диагностики на животе пациентки выполняется небольшой разрез. Через него врач вводит в полость матки фетоскоп. Благодаря этому миниатюрному устройству удается оценить состояние плода по внешним признакам.
В ходе исследований становится возможным определить наличие пороков развития у плода. При необходимости врач может выполнить забор кожного покрова плода. Для этого в приборе предусмотрены специальные миниатюрные щипцы. Также в некоторых ситуациях дополнительно врач берет на анализ немного крови из артерии пуповины при помощи специальной иглы.
Однако нужно учитывать, что подобные диагностические мероприятия выполняются крайне редко. Дело в том, что в этом случае риск прерывания беременности выше и может составлять до 10%. Также в качестве осложнения может появиться кровотечение или гематома на тонком кожном покрове плода.
Общие условия проведения диагностики
Сначала врач проводит беседу с пациенткой, обсуждая все возможные риски и делая свои рекомендации. Если принято решение о проведении инвазивной диагностики, женщина должна прийти в назначенный день для сдачи анализов.
Процедура инвазивной диагностики во время беременности осуществляется в специально отведенном помещении, которое проходит тщательную санитарную обработку. Пациентка располагается на кушетке, после чего врач наносит на ее живот специальный гель для обеззараживания.
Далее выполняются следующие шаги:
- С помощью ультразвукового аппарата специалист определяет точное расположение плода и плаценты. Все последующие действия основываются на данных, полученных от ультразвукового оборудования.
- На основании информации с УЗИ врач аккуратно вводит иглу в брюшную полость пациентки для забора материала на анализ. Иногда может возникнуть ситуация, когда пункцию не удается выполнить с первого раза, и в таком случае врач повторяет прокол.
- На следующем этапе врач снова проводит УЗИ, чтобы проверить состояние плода, включая его сердцебиение и другие важные параметры.
При необходимости специалист может назначить дополнительную поддерживающую терапию. Госпитализация после инвазивной диагностики не требуется, однако врач рекомендует пациентке провести первые сутки в постели и взять больничный на срок не менее 7 дней, если она трудится.
Ощущения пациентки
Так как диагностика выполняется с использованием местной анестезии, то болевых ощущений женщина не испытывает. Однако не стоит исключать психологический фактор. Сам по себе шприц может выглядеть угрожающе, поэтому женщина может пребывать в нервном состоянии.
Но не стоит бояться болевых ощущений, так как их нет. Кроме этого, врач контролирует весь процесс введения иглы при помощи монитора. Поэтому повреждение плода исключается.
Расшифровка результатов
После получения результатов анализов настоятельно рекомендуется незамедлительно обратиться к своему лечащему врачу. Гинеколог-акушер подробно разъяснит значение всех обозначений. Попытаться самостоятельно интерпретировать данные крайне затруднительно.
В результатах исследования можно обнаружить список патологий, на наличие которых проверялся плод, а также процент вероятности возникновения тех или иных заболеваний у ребенка. Кроме того, в результатах представлены изображения хромосом, которые может правильно интерпретировать только квалифицированный специалист.
Важно помнить, что некоторые результаты могут оказаться ложными. Поэтому не стоит пытаться самостоятельно ставить диагноз. Врач сможет определить, имеются ли у плода хромосомные аномалии.
Если по всем тестам результаты отрицательные, женщина может с уверенностью продолжать беременность.
В случае положительных результатов исследований, важно подробнее ознакомиться с диагнозом. Прежде чем принимать решение о прерывании беременности, рекомендуется получить мнение другого специалиста. Посещение генетика и проведение дополнительных исследований помогут получить более точные данные.
Если все специалисты подтвердят, что ребенок может родиться с проблемами в развитии, окончательное решение остается за супругами.
Когда необходимо обратиться к врачу
После выполнения диагностики такого вида осложнения бывают нечасто. Однако первые дни после проведенной процедуры нужно внимательно следить за состоянием женщины. Если у нее началась тошнота, лихорадка, спазмы в области живота и выделения из влагалища, то нужно незамедлительно вызвать скорую помощь или отвезти беременную женщину к врачу самостоятельно.
Если не обратиться к врачу при появлении тревожной симптоматики, то есть риск:
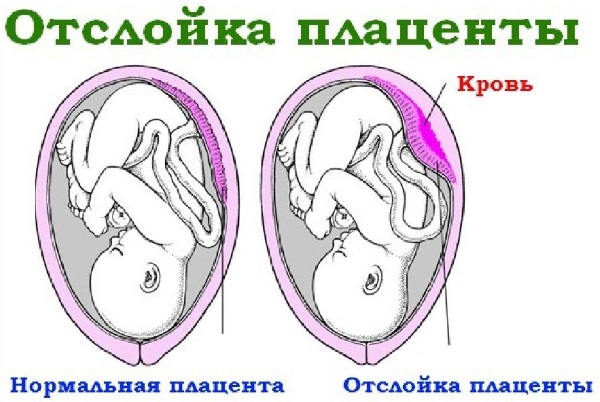
- Отслойки плаценты. Это одно из самых опасных состояний при беременности. Из-за отслойки плаценты может произойти кровотечение, что опасно гибелью плода. В этом случае, как правило, женщине обеспечиваются условия для сохранения беременности. Подобное осложнение также может быть вызвано слишком большим количеством исследований, предполагающих проникновение в полость матки.
- Аллоиммунной цитопенией плода. Данное состояние иногда развивается на фоне резус-конфликта. В редких случаях оно становится последствием некорректно проведенных диагностических исследований.
- Выкидыша. Если процедура инвазивного исследования была неправильно подобрана или она выполнялась на слишком раннем сроке беременности, то это может спровоцировать даже выкидыш. Однако сегодня используется современное оборудование, поэтому вероятность такого осложнения минимальная.
Инвазивная диагностика является популярным методом выявления возможных проблем с плодом при беременности.
Выполнять такую процедуру должен специалист высокого уровня. Также стоит учитывать, что сегодня есть и другие диагностические методы, которые считаются более безопасными для самой женщины и будущего ребенка.
Видео на тему: что такое инвазивная диагностика
Методы инвазивной диагностики:
Возможные риски и осложнения
Инвазивная диагностика при беременности, хотя и является важным инструментом для выявления возможных аномалий у плода, несет в себе определенные риски и осложнения. Эти процедуры, такие как амниоцентез, хорионическая биопсия и кордоцентез, могут привести к различным последствиям, которые важно учитывать перед их проведением.
Одним из основных рисков является возможность выкидыша. По статистике, вероятность выкидыша после амниоцентеза составляет около 1-2%. Это связано с тем, что процедура включает в себя введение иглы в матку, что может вызвать сокращения и, как следствие, потерю беременности. Хорионическая биопсия также имеет схожие риски, особенно в ранние сроки беременности.
Кроме того, инвазивные процедуры могут привести к инфекциям. Введение инструментов в матку может нарушить естественную защиту, что создаёт риск попадания бактерий и развития воспалительных процессов. Инфекции могут вызвать серьезные осложнения как для матери, так и для плода, включая преждевременные роды.
Еще одним возможным осложнением является повреждение плода. Хотя это случается крайне редко, существует риск травмы плода во время проведения процедуры. Это может произойти, если игла или другой инструмент случайно заденет плод или его оболочки.
Также стоит отметить, что инвазивные процедуры могут вызвать кровотечения. В некоторых случаях может произойти разрыв сосудов, что приведет к кровотечению как у матери, так и у плода. Это может потребовать дополнительного медицинского вмешательства и наблюдения.
Важно помнить, что все риски и осложнения должны быть тщательно обсуждены с врачом перед проведением инвазивной диагностики. Специалист поможет взвесить все «за» и «против», а также объяснит, какие меры предосторожности можно предпринять для минимизации рисков.
В заключение, инвазивная диагностика при беременности может быть необходима для получения важной информации о здоровье плода, однако она сопряжена с определенными рисками. Каждая женщина должна принимать решение о проведении таких процедур, основываясь на тщательном анализе всех возможных последствий и рекомендаций медицинского специалиста.
Вопрос-ответ
Больно ли делать инвазивную диагностику?
Анестезия не проводится. Болезненность зависит от индивидуального болевого порога, но в большинстве случаев не больнее, чем любые другие инъекции. Спустя 1-1,5 часа после инвазивной диагностики проводится повторное ультразвуковое исследование с целью исключения осложнений.
Как проходит инвазивная диагностика?
Как правило, инвазивная диагностика проводится трансабдоминальным доступом, т. е. через прокол передней брюшной стенки беременной. Исследование проводится под непрерывным ультразвуковым контролем, то есть специалист постоянно следит за положением и траекторией иглы.
Как долго длится инвазивная диагностика?
Инвазивная диагностика не требует ни специальной подготовки, ни анестезии, ни госпитализации или соблюдения постельного режима. Она проводится амбулаторно и длится не более одной минуты. Чтобы свести к нулю риски для здоровья матери и ребенка, манипуляция должна выполняться опытными специалистами под контролем УЗИ.
Чем опасна инвазивная диагностика?
Инвазивная диагностика считается безопасным методом исследования. Риск развития осложнений после процедуры менее 1%. При кордоцентезе риск осложнений беременности возрастает до 2%, поскольку сопряжён с большим сроком беременности и техникой забора материала.
Советы
СОВЕТ №1
Перед проведением инвазивной диагностики обязательно проконсультируйтесь с вашим врачом. Узнайте о всех возможных рисках и преимуществах процедуры, чтобы принять обоснованное решение.
СОВЕТ №2
Не стесняйтесь задавать вопросы. Если вас что-то беспокоит или вы не понимаете, как будет проходить процедура, обсудите это с медицинским персоналом. Они помогут вам развеять сомнения и подготовиться к диагностике.
СОВЕТ №3
Подготовьтесь к процедуре морально. Узнайте, как проходит инвазивная диагностика, и что можно ожидать во время и после нее. Это поможет снизить уровень тревожности и сделать процесс более комфортным.
СОВЕТ №4
После процедуры дайте себе время на восстановление. Обратите внимание на свое самочувствие и не стесняйтесь обращаться к врачу, если возникнут какие-либо необычные симптомы или беспокойства.