Пиелонефрит — воспалительное заболевание почек, требующее точной диагностики для выбора метода лечения. Анализ мочи — ключевой инструмент для оценки состояния пациента и выявления изменений, связанных с заболеванием. В статье рассмотрим основные показатели анализа мочи при пиелонефрите: цвет, наличие лейкоцитов, крови и другие аспекты. Это поможет интерпретировать результаты и сделать выводы. Знание этих характеристик важно для врачей и пациентов, так как своевременная диагностика и адекватное лечение влияют на прогноз заболевания.
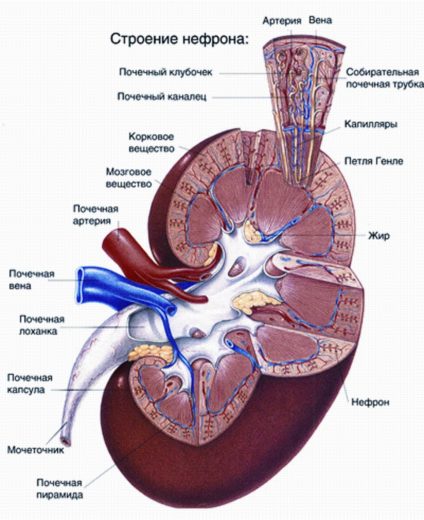
Анатомия почек
Эксперты в области нефрологии подчеркивают важность анализа мочи при диагностике пиелонефрита. Этот метод позволяет получить ценную информацию о состоянии почек и выявить воспалительные процессы. При пиелонефрите моча часто имеет мутный цвет, что связано с наличием лейкоцитов и бактерий. Увеличенное количество лейкоцитов свидетельствует о воспалении, а наличие эритроцитов может указывать на повреждение тканей почек или мочевыводящих путей. Кроме того, эксперты отмечают, что изменение pH мочи и наличие белка могут служить дополнительными маркерами заболевания. Комплексный анализ мочи, включая микроскопию осадка, помогает врачам установить точный диагноз и выбрать оптимальную стратегию лечения. Таким образом, анализ мочи является неотъемлемой частью диагностики и мониторинга пиелонефрита.

Изменения в почках при пиелонефрите
Пиелонефрит — болезнь почек, вызванная патогенными микробами. Они попадают в чашки и лоханки органа, где вызывают выраженный воспалительный процесс. Наиболее частой причиной заболевания являются бактерии: кишечная палочка, протей, стрептококки, стафилококки.
Присутствие в тканях чашечек и лоханок микроорганизмов вызывают ответные действия главного защитника организма от инфекций — иммунитета. Белые клетки крови (лейкоциты) в большом количестве мигрируют в патологический очаг, где нейтрализуют бактерии. Их роль — не только уничтожить чужеродные объекты, но и не позволить им распространиться дальше, на клубочки почек и околопочечную клетчатку.
При пиелонефрите негативным изменениям подвергаются чашки и лоханки почек
Процесс воспаления неминуемо сказывается на свойствах крови и мочи. Кроме того, появляются изменения в почках на анатомическом уровне, которые можно выявить при помощи инструментальных методов диагностики.
| Показатель анализа мочи | Характеристика при пиелонефрите | Нормальные значения |
|---|---|---|
| Цвет | Мутный, желто-коричневый, иногда с красноватым оттенком (при гематурии) | Соломенно-желтый, прозрачный |
| Прозрачность | Мутная | Прозрачная |
| Запах | Резкий, аммиачный, гнилостный | Неспецифический, слабый |
| Удельный вес (плотность) | Может быть снижен (при нарушении концентрационной функции почек) или нормальный | 1.010 – 1.025 |
| pH (кислотность) | Щелочная или нейтральная (из-за бактерий, расщепляющих мочевину) | 5.0 – 7.0 (слабокислая) |
| Белок (протеинурия) | Повышен (от следов до значительных количеств, обычно не более 1 г/л) | Отсутствует или следы (менее 0.1 г/л) |
| Глюкоза | Отсутствует | Отсутствует |
| Кетоновые тела | Отсутствуют | Отсутствуют |
| Билирубин | Отсутствует | Отсутствует |
| Уробилиноген | Отсутствует или в норме | Отсутствует или следы |
| Лейкоциты (лейкоцитурия) | Значительно повышены (более 5-10 в поле зрения, часто скопления, “гной в моче”) | 0-5 в поле зрения у мужчин, 0-10 у женщин |
| Эритроциты (гематурия) | Могут присутствовать (микро- или макрогематурия), обычно не более 20-30 в поле зрения | 0-1 в поле зрения |
| Цилиндры | Лейкоцитарные, зернистые, эпителиальные, восковидные | Отсутствуют, иногда единичные гиалиновые |
| Бактерии (бактериурия) | Присутствуют в значительном количестве (более 10^5 КОЕ/мл) | Отсутствуют или единичные |
| Эпителиальные клетки | Повышено количество почечного эпителия | Единичные плоские, переходные |
| Слизь | В большом количестве | Отсутствует или в небольшом количестве |
| Соли | Могут присутствовать в большом количестве (ураты, фосфаты, оксалаты) | В небольшом количестве |
Интересные факты
Вот несколько интересных фактов о анализе мочи при пиелонефрите:
-
Изменение цвета мочи: При пиелонефрите моча может приобретать мутный вид и темный цвет из-за наличия лейкоцитов, бактерий и клеток эпителия. В некоторых случаях моча может иметь “мясные помои” из-за наличия крови, что указывает на более серьезные повреждения тканей почек.
-
Лейкоциты и бактерии: В норме в моче содержится небольшое количество лейкоцитов (до 5 в поле зрения). При пиелонефрите их количество значительно увеличивается (более 10 в поле зрения), что свидетельствует о воспалительном процессе. Также в анализе может быть обнаружена бактериурия — наличие бактерий, что подтверждает инфекцию.
-
Протеинурия: При пиелонефрите может наблюдаться протеинурия — наличие белка в моче. Это связано с повреждением почечных канальцев и увеличением проницаемости их стенок. Уровень белка может варьироваться от незначительного до выраженного, что также помогает в оценке степени тяжести заболевания.
Эти показатели помогают врачам не только диагностировать пиелонефрит, но и оценить его тяжесть и выбрать правильную тактику лечения.

Причины и факторы риска в развитии пиелонефрита
| Характеристики мочевыводящих путей | |
| * Врожденные аномалии (неправильное развитие) мочевыделительной системы | Эти аномалии могут возникать под воздействием неблагоприятных факторов во время беременности, таких как курение, алкоголь или наркотики, а также из-за наследственных причин (наследственные нефропатии, вызванные мутациями генов, отвечающих за формирование мочевыделительной системы). К врожденным аномалиям, способствующим развитию пиелонефрита, относятся: сужение мочеточника, недоразвитая почка (уменьшенных размеров) и опущенная почка (расположенная в тазовой области). Наличие хотя бы одного из этих пороков может привести к застою мочи в почечных лоханках и нарушению её оттока в мочеточник, что создает благоприятные условия для инфекций и воспалительных процессов в местах скопления мочи. |
| * Анатомические особенности мочеполовой системы у женщин | У женщин мочеиспускательный канал короче и шире, чем у мужчин, что облегчает проникновение инфекций, передающихся половым путем, в мочевыделительный тракт. Это может привести к воспалению, поднимаясь до уровня почек. |
| Гормональные изменения в период беременности | |
| Гормон прогестерон, вырабатываемый во время беременности, способен снижать тонус мышц мочеполовой системы. Это может иметь как положительный эффект (предотвращение выкидышей), так и отрицательный (нарушение оттока мочи). Пиелонефрит во время беременности может развиваться из-за затрудненного оттока мочи, что создает подходящие условия для размножения инфекций. Это может быть вызвано гормональными изменениями и сдавлением мочеточника увеличенной маткой. | |
| Сниженный иммунитет | |
| Иммунная система отвечает за устранение чуждых веществ и микроорганизмов. При снижении иммунной защиты организма риск развития пиелонефрита возрастает. * Дети до 5 лет подвержены этому заболеванию чаще, так как их иммунная система еще не полностью развита по сравнению с более старшими детьми. * У беременных женщин наблюдается естественное снижение иммунитета, что необходимо для сохранения беременности, но также создает условия для инфекций. * Заболевания, сопровождающиеся снижением иммунитета, такие как СПИД, могут привести к развитию различных инфекционных заболеваний, включая пиелонефрит. | |
| Хронические заболевания мочеполовой системы | |
| * Камни или опухоли в мочевых путях, хронический простатит | Эти состояния могут нарушать отток мочи и вызывать её застой; |
| * Хронический цистит | (воспаление мочевого пузыря) при отсутствии эффективного лечения может привести к распространению инфекции вверх по мочевым путям к почкам и вызвать их воспаление. |
| * Инфекции половых органов, передающиеся половым путем | Инфекции, такие как хламидиоз и трихомониаз, могут проникать через мочеиспускательный канал в мочевыделительную систему, включая почки. |
| * Хронические очаги инфекции | Хронические заболевания, такие как амигдалит, бронхит, кишечные инфекции, фурункулез и другие инфекционные болезни, могут стать факторами риска для развития пиелонефрита. В присутствии хронического очага инфекции его возбудители (стафилококк, кишечная палочка, синегнойная палочка, кандида и другие) могут с током крови попасть в почки. |
Симптомы
Пиелонефрит имеет свойство проявляться в острой и хронической форме, то симптоматика различается уровнем воспалительного процесса. Если при остром пиелонефрите нарушается функциональность почек и возникает клеточный инфильтрат, то при хроническом – появляются проблемы с паренхимой, представляющей из себя совокупность клеточных элементов органа, а это влечет за собой неблагоприятный исход.
Когда обнаружен пиелонефрит острой формы, наблюдается:
- мигрень, усталость и подавленность;
- рвотные позывы;
- неестественная белизна;
- выделение большого количества пота;
- частое мочеиспускание;
- высокая температуры.
Хроническая форма заболевания выражается не только постоянным действием, но и периодическим, обладая свойством появляться, утихать на время, а затем недуг протекает тяжело.
Подобное поведение заболевания делится на этапы такие как: фаза активного и скрытого типа, фаза ремиссии, при которой нет воспалений пока не возникнет обострение, наступающее из-за вирусных заболеваний, частого нахождения на холоде. Недуг появляется по причине неправильного выбора лечения или отсутствия его в нужный момент.
В процессе лечения и после выздоровления следует пройти в обязательном порядке обследования:
- общий анализ крови – определяется степень воспаления;
- анализ мочи – устанавливается вероятность присутствия бактерий, уровень кислотности, наличие эпителия и осадков;
- метод Нечипоренко – сведения о лейкоцитах и эритроцитах, есть возможность вычислить скрытые воспаления;
- посев на стерильность – выявление раздражителей и их численность;
- чувствительность к антибиотикам – осуществляется подбор лекарств.
Острая форма
Острая форма заболевания чаще всего встречается у детей, чьи почки не справляются с высокой нагрузкой из-за незрелости мочевыделительной системы, а также у молодых женщин.
Первичный острый пиелонефрит протекает при нормальном оттоке мочи, без признаков непроходимости в мочевыводящих путях. В отличие от него, вторичный пиелонефрит сопровождается обструкцией (непроходимостью) верхних мочевыводящих путей, таких как лоханки, чашечки и мочеточники.
Развитие острого пиелонефрита может быть вызвано как внешними, так и внутренними факторами, среди которых:
- микробная инфекция, возникающая на фоне воспалительных процессов в мочеполовых органах, таких как цистит, аднексит, простатит и другие;
- нарушения в образовании и выведении мочи, вызванные сужением мочеточника, образованием камней, воспалением уретры или простаты у мужчин, опухолями мочеполовой системы;
- форникальный рефлюкс – попадание содержимого лоханки в почечную ткань;
- инфицирование почек из-за воспалительных процессов в других органах, не относящихся к мочевыделительной системе, таких как ангина, бронхит, кариес, синусит, холецистит, фурункулез и т.д.;
- частые острые респираторные вирусные инфекции (ОРВИ);
- регулярное переохлаждение;
- обезвоживание организма;
- первые половые контакты у женщин;
- незащищенные половые акты;
- беременность и роды;
- некоторые системные и аутоиммунные заболевания, например, сахарный диабет 1 типа;
- игнорирование правил личной гигиены.
При проведении аппаратных исследований можно заметить увеличение почек, отек и изъязвление слизистой почечных лоханок, где может находиться экссудат. В процессе острого заболевания на различных слоях почек могут образовываться гнойные очаги, абсцессы и гнойная деструкция паренхимы.
Чтобы избежать структурных изменений в почках и предотвратить осложнения, крайне важно не заниматься самолечением.
Необходимо незамедлительно обратиться к врачу-нефрологу, если у вас наблюдаются следующие симптомы острого пиелонефрита:
- общее недомогание, слабость, озноб, обильное потоотделение;
- резкое повышение температуры тела (до 40 градусов);
- боли в поясничной области различной интенсивности, которые могут отдавать в бедро, живот и спину;
- тахикардия;
- головные и суставные боли;
- расстройства пищеварения – запор или понос, тошнота;
- обезвоживание организма из-за обильного потоотделения, что приводит к снижению объема мочи и жажде;
- изменение прозрачности и запаха мочи;
- почечная колика, возникающая при начале обструкции мочевыводящих путей;
- постоянные боли в пояснице, напряжение брюшной стенки и высокая температура при гнойных формах заболевания.
Хроническая форма
Две трети зафиксированных случаев воспалительных заболеваний в урологии составляет хронический пиелонефрит. Треть пациентов с хроническим пиелонефритом обзавелись им в результате несвоевременного обращения к врачу-нефрологу при острой форме заболевания. Хроническая форма пиелонефрита чаще встречается у представителей женского пола разного возраста, поскольку их мочевыделительная система менее защищена от проникновения инфекции в силу своей анатомии. У маленьких детей хроническая форма заболевания может провоцироваться врожденными дефектами, вызывающими нарушения мочеиспускания.
Поражаться микроорганизмами могут обе почки (двусторонний хронический пиелонефрит) с разной степенью интенсивности.
Как для большинства хронических заболеваний, для неспецифического бактериального процесса в почках характерны периоды обострений и ремиссий. При отсутствии профессиональной терапии в воспалительный процесс вовлекаются не пораженные участки чашечек и паренхимы, вследствие чего при аппаратном обследовании пациента наблюдаются разные стадии воспалительного процесса почечной ткани. Дальнейшее ее разрушение приводит к полной дисфункции почек.
Вызывают хронический пиелонефрит те же микроорганизмы, что и острую форму этой патологии. Их способность активизироваться при благоприятных условиях объясняет смены периодов обострения и ремиссии.
Способствуют переходу болезни в хроническую форму не вылеченные нарушения выведения мочи из организма, связанные с патологическими изменениями органов мочеполовой системы – спайки, сужения просвета полых и трубчатых органов (уретры, мочеточников, простаты), опухоли, камни. Инфекционные, хронические общесоматические и системные заболевания поддерживают хроническое течение пиелонефрита.
Симптоматика зависит от того, в каком варианте протекает хронический пиелонефрит:
- стертый, или латентный – общее недомогание, устойчивая температура, не превышающая 37 градусов, головная боль;
- рецидивирующий – волнообразно возникающая и проходящая симптоматика: поясничные боли, расстройство мочеиспускания, лихорадка, при дальнейшем развитии – анемический или гипертонический синдром;
- гипертонический – стойкое повышение АД, головные и сердечные боли, одышка, головокружение, нарушения сна, перемежающееся нарушение мочевыделения;
- анемический – слабость, головокружение, сердцебиение, мушки перед глазами и другие признаки гипохромной анемии, невыраженный мочевой синдром;
- азотемический – дисфункция почек с клинической картиной уремии.
Обследования при пиелонефрите
Диагностика заболевания осуществляется после детального обследования и анализа полученных результатов. Воспалительные процессы, вызванные патогенными микроорганизмами, оказывают влияние на состав крови и мочи, поэтому эти анализы проводятся в первую очередь.
Для более точного определения состояния назначаются:
- обзорная урография;
- экскреторная урография;
- ультразвуковое исследование почек;
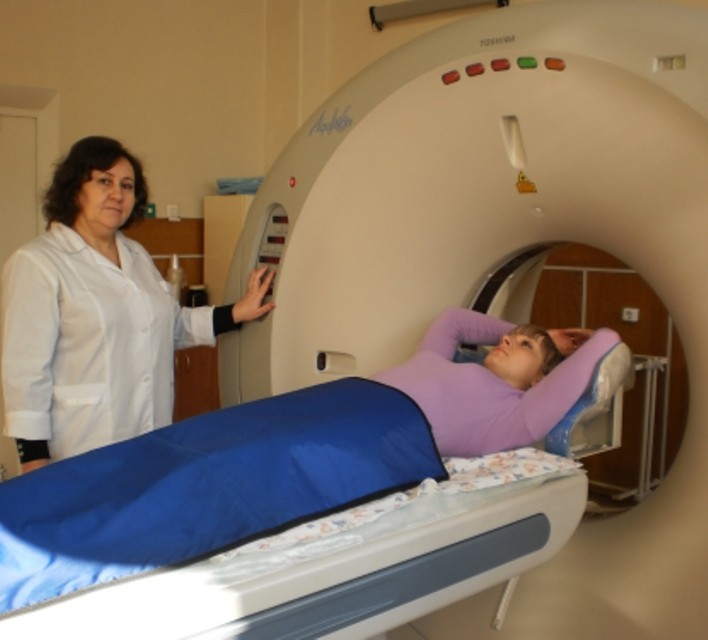
- компьютерная томография почек;
- магнитно-резонансная томография почек.
Если есть подозрение на инфекции половых органов, моча собирается с использованием катетера в условиях стационара.
При заболеваниях почек пациенты часто жалуются на боли в области поясницы, дискомфорт при мочеиспускании и постоянное повышение температуры. Болевые ощущения могут усиливаться при переохлаждении или после перенесенных заболеваний. Также могут наблюдаться слабость, вялость и потеря аппетита, что вместе с другими симптомами указывает на возможные проблемы с почками. В таких случаях терапевт может рекомендовать консультацию нефролога.
Анализы при пиелонефрите назначаются в зависимости от предположений лечащего врача. Общий анализ мочи при пиелонефрите является наиболее надежным методом, позволяющим выявить наличие белка или изменения в удельном весе мочи.
Подготовка к сдаче анализа включает в себя:
- отказ от употребления алкогольных напитков, мочегонных средств, а также красящих фруктов и овощей;
- исключение приема лекарств, таких как сульфаниламиды и нитрофурантоины;
- проведение гигиенических процедур непосредственно перед сбором мочи;
- использование стерильных контейнеров для сбора урины;
- избегание физических нагрузок и активного отдыха.
Методы диагностики
Зачем же нужно сдавать анализы при пиелонефрите? Причина проста: так как главная функция почек – выведение из организма лишней жидкости и продуктов распада, естественно, воспалительные процессы сказываются и на характеристиках мочи. Это касается ее плотности, цвета, прозрачности, запаха, и, конечно же, микробиологических свойств. Кроме того, учитывается и количество выделяемой жидкости, ведь это важный показатель работы почек.
Какие анализы назначают при пиелонефрите:
- ОАМ (общий анализ мочи);
- по Нечипоренко;
- по Зимницкому;
- по Граму.
Преимуществом этих исследований является их высокая информативность даже на ранних стадиях пиелонефрита, короткие сроки получения результатов (обычно на следующий день), возможность косвенной диагностики работы некоторых других органов. К тому же эти исследования не относятся к дорогим, что тоже немаловажно.
Лабораторная диагностика патологического процесса
Лабораторные исследования представляют собой ключевой источник важной информации. При наличии пиелонефрита обязательно выполняются как стандартные, так и специализированные анализы.
Рентгенологические методы
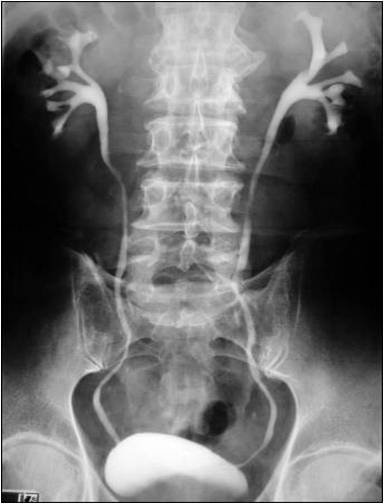
Рентгенологические исследования давно и прочно обосновались в медицинской практике. Используются они и для диагностики пиелонефрита. На обзорном снимке брюшной полости контуры почек едва различимы. Для получения более информативной картины используется контрастное вещество, хорошо отражающее рентгеновские лучи. Чтобы доставить его в почки, применяется довольно простой способ. Препарат хорошо проходит из кровотока через почечный фильтр и оказывается в моче. Поэтому незадолго до проведения исследования вещество вводят в организм посредством обычной внутривенной инъекции.
Период существования препарата в крови строго определён. По истечении этого временного промежутка делается несколько снимков почек с разным интервалом. Их последующее изучение позволит установить характер движения мочи, форму чашек, лоханок и мочеточников, диагностировать наличие некоторых видов камней. Это исследование носит название экскреторной урографии.
При экскреторной урографии можно получить хорошее изображение мочевыводящих путей
Ультразвуковая диагностика
Ультразвуковые технологии сегодня пользуются огромной популярностью. С их помощью, используя звуковые волны, которые не воспринимаются ухом и имеют частоту выше 20 тысяч герц, можно не только исследовать анатомию почек, но и наблюдать за кровотоком в сосудах этих органов.
Данная процедура абсолютно безопасна, не имеет побочных эффектов и подходит для пациентов всех возрастов, включая детей и беременных женщин.
Ультразвук предоставляет врачу массу полезной информации. Клиническая картина острого и хронического заболеваний значительно отличается.
В случае острого процесса наблюдается увеличение почек и размывание границ между корковым веществом и пирамидами. При этом кровоток в периферических участках значительно снижен. В отличие от этого, при хроническом заболевании размеры почек уменьшаются, а лоханка, наоборот, расширяется. Длительное воспаление может привести к сморщиванию почки и гидронефрозу, при котором лоханка достигает гигантских размеров.
При гидронефрозе на ультразвуковом изображении выделяется большая почечная лоханка темным цветом.
С помощью ультразвука врач может заподозрить наличие аномалий в анатомическом строении почек и мочевыводящих путей, таких как:
- подковообразная почка;
- удвоение почки;
- патологическая подвижность почек;
- удвоение чашечно-лоханочной системы.
Ультразвук является основным методом для диагностики камней в почках. Современные устройства способны выявлять образования размером до пяти миллиметров. Камни могут располагаться в разных участках или полностью заполнять лоханку, образуя коралловидные конкременты.
Коралловидный камень — это самый крупный конкремент в мочевыводящих путях.
Томографические исследования
Компьютерная и магнитно-резонансная томография — самые современные методы диагностики пиелонефрита. С их помощью можно наиболее точно изучить анатомические особенности не только самих почек, но также их сосудистой системы и окружающих органов. С помощью этих методов диагностируются камни, аномалии строения, особенности кровотока и определяется способность почек фильтровать кровь. В двух последних случаях в вену пациента вводится контрастный препарат, как при проведении экскреторной урографии. Однако результат при использовании томографии значительно более подробен.
Томография — исключительно информативное исследование анатомии почек
Метод получения изображения при компьютерном и магнитно-резонансном обследовании существенно различается. В первом случае используется рентгеновское излучение, во втором — магнитное поле. Главным недостатком компьютерной томографии является лучевая нагрузка. Магнитно-резонансное исследование запрещено при наличии имплантированных в организм металлических конструкций — кардиостимуляторов, штифтов, болтов и т. д. Однако это исследование не оказывает патологического влияния на развивающийся плод при беременности.
Эффект ядерно-магнитного резонанса используется для подробного изучения анатомии почек
Дифференциальная диагностика
Дифференциальная диагностика хронического пиелонефрита включает в себя следующие заболевания:
- воспаление, затрагивающее клубочки почек (гломерулонефрит);
- инфекцию почек, вызванную туберкулёзной палочкой;
- врождённое уменьшение размера почки (гипоплазия);
- воспаление стенок мочевого пузыря (цистит);
- поражение почек, вызванное длительным повышением артериального давления;
- поражение почек, связанное с нарушением углеводного обмена (сахарный диабет).
Когда пиелонефрит нельзя лечить дома?
Первичное воспаление почек может развиться совершенно без причины – «на холодном камне посидел», но в большинстве случаев причина инфекции зиждется на нарушении правильного тока мочи из почечной лоханки по мочеточнику в пузырь и далее.
Всех больных острым пиелонефритом госпитализируют для выявления процесса, мешающего пассажу мочи. Амбулаторно лечат только в случае неосложненного воспаления почки при абсолютной уверенности, что ничего не мешает моче течь по природой заведенному пути.
Абсолютно показано лечение в стационаре:
- при единственной почке или наличии второй нездоровой,
- клинических признаках гнойного воспаления и септической реакции,
- при иммунодефиците и отсутствии реакции на лечение антибиотиками.
Как определить пиелонефрит по анализу мочи
При возникновении общей слабости, болей в поясничной области и повышении температуры, еще до визита к врачу, стоит обратить внимание на визуальные изменения в моче.
Ключевые характеристики, которые определяет общий анализ мочи (ОАМ) при пиелонефрите:
- цвет;
- прозрачность;
- уровень кислотности;
- плотность (удельный вес) мочи.
При пиелонефрите моча становится менее насыщенной по цвету по сравнению с нормой, что связано со снижением удельного веса и увеличением кислотности.
Если заболевание находится на ранней стадии и функция почек еще не нарушена, уровень кислотности может оставаться в пределах нормы.
Цвет мочи при пиелонефрите также зависит от присутствия в ней гноя и эритроцитов. В случае наличия гноя моча может приобретать беловатый оттенок. При микроскопическом исследовании видно, что лейкоциты заполняют все поле зрения, располагаясь как поодиночке, так и небольшими группами, образуя комки гноя. Появление красных кровяных клеток (микрогематурия) может привести к окрашиванию мочи в темный цвет, напоминающий мясные помои.
На начальной стадии пиелонефрита в моче наблюдается значительное количество эпителиальных клеток, которые выделяются из лоханок почек. Также могут появляться гиалиновые и зернистые цилиндры, а также небольшое количество солей мочевой кислоты. Наличие этих элементов вместе с лейкоцитами и эритроцитами приводит к помутнению мочи. Особенно важно не упустить момент появления мутной мочи у женщин, так как другие симптомы пиелонефрита могут быть ошибочно приняты за проблемы репродуктивной системы.
Помимо ОАМ, врачи назначают и другие анализы для диагностики воспалительных заболеваний почек. Проводится бактериологический посев мочи для выявления микроорганизмов, вызвавших воспаление, а также для определения эффективного антибиотика. При необходимости пациент может сдать мочу по методам Зимницкого и Нечипоренко.
Как изменяется моча, когда пиелонефриту сопутствуют болезни мочевыводящих путей
- В моче наблюдается кровь, такой симптом называется – гематурия. Но обычно кровяные выделения видны в небольшом количестве, так называемые вкрапления;
- процесс мочеиспускания очень болезненный;
- наблюдаются учащенные позывы в туалет, при этом мочевой пузырь может быть совершенно пустым;
- по цвету моча бледная, мутная и даже темноватая, что говорит о большом количестве гноя в ней;
- запах мочи может отдаленно напоминать запах рыбы;
- в Ph мочи повышена кислотность, что говорит о наличии бактерий кишечной палочки в ней;
- в начале болезни в моче увеличено количество осадка – почечного эпителия, также там могут находиться соли мочевой кислоты, только вот их невооруженным глазом уже сложно увидеть.
Регулярные анализы мочи по ходу течения всей болезни помогают не только диагностировать заболевание, но и находить некоторые патологии и даже осложнения. Также регулярные анализы мочи позволяют понять уровень эффективности схемы лечения. Порой врач понимает, что необходимо скорректировать данную схему.
Для сравнения: моча здорового человека прозрачна, может иметь совершенно разные оттенки желтого цвета. Запах у нее не является резким или специфическим.
Перечень необходимых анализов
Общие анализы крови и мочи назначаются при любом обращении за медицинской помощью или во время профилактических осмотров. На этом этапе, при выявлении определенных изменений, можно уже заподозрить наличие заболевания почек. Лабораторные показатели пиелонефрита у женщин и мужчин не имеют различий.
Кровь из пальца
Анализ крови отбирается утром до еды, после восьмичасового голодания. До сдачи анализа нежелательно в течение нескольких дней принимать алкоголь, а за день – пить много жидкости и физически перенапрягаться. Но ничего страшного, если сдавать кровь на анализ пришлось неожиданно. Показатели, касающиеся пиелонефрита, от нарушения этих рекомендаций изменяются мало.
Общий анализ представляет собой список элементов крови в соответствующих для каждой группы единицах:
- При любом почечном заболевании постепенно развивается нефрогенная анемия. В анализе крови это будет проявляться уменьшением количества эритроцитов и одновременным снижением гемоглобина. А цветной показатель, независимо от уровня анемии, всегда будет нормальным.
- Что касается белой крови, то количество лейкоцитов в анализе будет увеличиваться (лейкоцитоз) в зависимости от интенсивности воспалительного процесса. При остром воспалении или обострении хронического лейкоцитоз будет значительным. Гнойное воспаление в почках проявится лейкемоидной реакцией: лейкоцитоз в анализе вырастет настолько, что врачам придется исключать лейкоз.
- Хронический пиелонефрит вызовет незначительный лейкоцитоз, причем в лейкоцитарной формуле больше увеличится количество палочкоядерных элементов, чем сегментоядерных. Такая ситуация называется сдвигом лейкоцитарной формулы влево.
- О хроническом течении пиелонефрита будет свидетельствовать и снижение скорости оседания эритроцитов: в бланке анализа цифры СОЭ будут высокими.
Кровь из вены
Процедура забора крови для биохимического анализа осуществляется в тех же условиях, что и для общего анализа. Однако в этом случае учитываются другие параметры: уровень белка, глюкозы, билирубина и ферментов. Для пациентов с заболеваниями почек особенно важны показатели мочевины, креатинина и мочевой кислоты. Эти азотистые соединения служат индикаторами почечной недостаточности.
Также может наблюдаться повышение уровня фибриногена, гамма- и альфа-глобулинов, а также появление С-реактивного белка. Однако это не является специфическим признаком пиелонефрита, а лишь указывает на наличие воспалительного процесса в организме. Кроме того, венозную кровь анализируют на содержание электролитов. Снижение уровней натрия, калия и кальция может свидетельствовать о значительной их потере почками.
Анализы мочи
Для анализа наиболее результативно брать утреннюю мочу после гигиены промежности. Первая минимальная порция при этом спускается в унитаз. Она смывает содержимое нижней части уретры, наличие которого в анализе может привести к диагностической ошибке.
Далее мочу рекомендуется собирать в 3 этапа:
- Первая порция показывает изменения в конечных отделах мочевыводящего тракта (уретра, мочевой пузырь).
- Средняя говорит о состоянии среднего отдела – мочеточников.
- Последняя – как раз и необходима для оценки изменений в почках.
Общими принципами для сдачи мочи на любое исследование является отказ от спиртного и продуктов, изменяющих ее цвет. Также запрещен прием мочегонных препаратов и активная нагрузка. Без существенной необходимости сдача анализа мочи в течение полнедели после исследования мочевого пузыря или во время месячных не рекомендуется.
Анализ мочи при пиелонефрите является самым достоверным исследованием для уточнения диагноза:
- Регистрируется удельный вес, кислотность, количество клеток крови и слизистой мочевыводящих путей. Определяется наличие веществ, которых в норме не должно быть.
- Удельный вес мочи при пиелонефрите снижается, она ощелачивается, часто становится полупрозрачной или мутной за счет патологических примесей.
- Объем может быть увеличен в результате полиурии (частого мочеиспускания).
- Протеинурия (наличие белка) невыраженная, обычно в виде следов.
- Билирубин и ацетон отсутствуют.
- Решающим показателем является соотношение лейкоцитов и эритроцитов.
При пиелонефрите наблюдается повышение содержания лейкоцитов (лейкоцитурия) разной степени выраженности:
- при остром процессе значительнаое:
- при ремиссии хронического – незначительная;
- при гнойном воспалении лейкоциты занимают все поля зрения.
А вот эритроциты насчитываются в небольшом количестве (в отличие от гломерулонефрита, где преобладают именно они).
- При правильно собранной моче в анализе обязательно будут присутствовать слущенные клетки чашечно-лоханочного комплекса. Наличие плоскоклеточного эпителия в анализе может свидетельствовать о несоблюдении принципов забора материала.
- Ураты, фосфаты и оксалаты являются маркером камнеобразования. И если они определяются в последней порции, значит, речь идет о калькулезном пиелонефрите.
- Цилиндры (слепки выводных отделов почечных канальцев) при воспалительных изменениях в почках могут обнаруживаться не всегда. О воспалительном процессе говорит присутствие слизи. Достоверным признаком инфекционной этиологии воспаления почек является обнаружение микроорганизмов при цитологическом исследовании и посеве мочи на питательные среды. Полную картину дают серологические исследования.
Изменения в моче у детей аналогичны изменениям у взрослых. Роль играет не только обнаружение бактериальной флоры, но и определение возбудителя, вызвавшего заболевание. Для этого проводят бакпосев мочи и определяют чувствительность флоры к антибиотикам. Бактериурия без клинических проявлений и признаков поражения почек в лабораторных анализах должна насторожить врача. В будущем возможно развитие пиелонефрита. Требуется профилактическое лечение детей.
Существует латентная (скрытая) форма пиелонефрита, которая при обычном анализе мочи не определяется. При соответствующей клинической симптоматике и сомнительном общем анализе исследуют мочу по Каковскому-Аддису и по Зимницкому. Иногда прибегают к провокации – Преднизолоном или Пирогеналом – для активации вялотекущего воспаления.
- По Каковскому-Аддису мочу набирают в общую большую емкость с вечера по утро (в среднем в течение полусуток), засекая время первой и последней порции. После определения объема всей полученной мочи для исследования отбирают до 30 мл и определяют содержание отфильтрованных клеток крови.
- Моча для исследования по Зимницкому собирается в течение суток в отдельные контейнеры (их должно быть 8, порции набираются на протяжении каждых трех часов). Причем первую утреннюю порцию не используют, а начинают собирать последующие. В лаборатории измеряют объем и плотность мочи в каждом контейнере по отдельности, во всех дневных, во всех ночных и общее количество.
- Для анализа по Нечипоренко анализируется только вторая порция утренней мочи, в которой определяют количество кровяных элементов и цилиндров.
Результаты перечисленных клинико-лабораторных анализов дают полное представление о причинах, степени выраженности процесса и эффективности лечения. Кроме того, больному с подозрением на почечное заболевание назначаются аппаратные методы. В первую очередь, это ультразвуковое исследование почек. Может быть назначена урография, компьютерная томография.
Показатели
Результаты лабораторных исследований при пиелонефрите позволяют специалисту оценить, насколько эффективно почки выполняют свои функции по фильтрации крови и образованию мочи. На основе этих показателей врач может определить состояние органов и степень их повреждения.
При воспалительных процессах в почках ключевыми показателями анализа являются увеличенное количество лейкоцитов и эритроцитов, а также высокая концентрация бактерий и плотность мочи. Результаты анализов могут варьироваться при остром и хроническом пиелонефрите, что обусловлено прогрессированием заболевания и ухудшением фильтрационной способности почек.
Для подтверждения наличия воспалительного процесса в почках необходимы точные результаты анализов. В некоторых случаях может потребоваться многократный сбор биоматериала.
Таблица отклонений в ОАМ
Общий анализ мочи при пиелонефрите показывает умеренное или значительное повышение белых кровяных телец. Лейкоцитов в поле зрения не больше 5 у женщин и 0-1 у мужчин в норме.
Нормальным считается обнаружение в женской моче до 3 единиц и 0-1 эритроцита у мужчин. Такое количество красных кровяных клеток без микроскопа увидеть невозможно. Но при остром воспалении в почках умеренная гематурия – один из важных диагностических показателей.
При пиелонефрите наблюдается белок в моче – в анализах здоровых людей его нет или обнаруживаются только следы.
Воспаление приводит к тому, что количество белка становится больше 1 г/л. Но иногда протеинурии при пиелонефрите нет, показатель остается нормальным. Практически всегда при воспалении почек количество гиалиновых цилиндров более 3. При значительном поражении органа к моче примешиваются лейкоцитарные и зернистые цилиндры.
Кроме перечисленных составляющих, в мочевом осадке при пиелонефрите присутствуют соли, слизь, клетки эпителия, повышенный уровень сахара. Изменяется значение pH урины за счет повышения количества фосфатов. Моча становится более кислой, этот параметр резко возрастает от нормального значения (6) до 7 и более.
Основные показатели общего анализа мочи, характерные для пиелонефрита:
| Показатель | Результат анализа при воспалении почек |
| Цвет | Темный, с красным оттенком либо почти бесцветная моча |
| Прозрачность | непрозрачная |
| Белок | 1,2-1,8 |
| Лейкоциты | ˃ 6 |
| Эритроциты | ˃ 3 |
| pH | ˃ 7,5 |
| Плотность | ˃ 1,22 |
Снижение плотности урины до 1,01 и более – опасный признак. Он свидетельствует о нарушении фильтрационной функции, может быть признаком почечной недостаточности.
Для подтверждения диагноза параллельно с исследованием мочи делают общий анализ крови. При остром течении болезни он показывает повышение СОЭ, лейкоцитоз. При хроническом течении пиелонефрита и снижении иммунитета СОЭ, белок и остальные показатели анализа могут быть нормальными.
Бакпосев
Еще одним важным исследованием при пиелонефрите является бактериологический посев. Это тестирование позволяет определить наличие бактерий, которые стали причиной воспалительного процесса.
Результаты данного анализа можно ожидать через неделю после сдачи образца. Бактериурия считается подтвержденной, если в моче обнаружено от 10² до 10³ микробных клеток. Наиболее часто инфекционно-воспалительный процесс при пиелонефрите вызывают такие микроорганизмы, как протей, стафилококк, стрептококк и кишечная палочка. Грибковые инфекции и туберкулезная микобактерия встречаются значительно реже.
Другие исследования мочи
Кроме общего и бактериологического анализа мочи, диагностировать пиелонефрит помогают другие исследования:
- Проба Зимницкого назначается, чтобы выяснить способность органов концентрировать урину. Собирают мочу с интервалом 3 часа в отдельные баночки на протяжении 24 часов. Каждая из 8 емкостей заполняется всей жидкостью, которая выходит в трехчасовый промежуток. Анализ по Зимницкому выявляет характерное для воспаления снижение плотности биологической жидкости. Показатель колеблется от 1,012 до 1,013.
- Для определения количества нитратных примесей назначают пробу Грисса.
- Проба по Нечипоренко назначается, когда выявлены аномальные значения общего анализа мочи. Диагностический метод выявляет при острой форме заболевания лейкоцитарное число, количество кровяных клеток, цилиндров, а также выявить степень патологических изменений почечных структур.
Значения анализа по Нечипоренко при пиелонефрите:
| Элемент | Выявленное число (в 1 мл/поле зрения) |
| Лейкоциты | ˃ 2 тыс./1-5 |
| Эритроциты | ˃ 1 тыс./1-3 |
| Цилиндры | ˃ 20 в 1 мл |
Для анализа необходимо предоставить среднюю порцию. Для этого первые 2 секунды урину выпускают мимо подготовленной тары, затем писают в контейнер, последняя часть жидкости снова идет в унитаз. Бывают сложности со сбором материала для анализа мочи при пиелонефрите у детей, пожилых и прикованных к постели людей.
Типы анализов мочи
Анализы мочи делятся на несколько категорий:
- Общий анализ мочи (ОАМ). Это базовый тест, который обычно назначается при госпитализации или в ходе планового медицинского осмотра. Он позволяет отслеживать изменения основных показателей здоровья.
- Анализ мочи по Нечипоренко. Этот тест помогает выявить инфекции в мочевыводящих путях. Для его проведения необходимо собрать только среднюю порцию утренней мочи.
- Проба Зимницкого. Данный анализ позволяет оценить концентрацию мочи. В процессе сбора пропускается утренняя порция, а остальные порции собираются в течение суток.
- Проба Каковского-Аддиса. Этот тест используется для диагностики почечных заболеваний. Пациент должен соблюдать белковую диету и ограничить потребление жидкости, а затем в течение суток собирается моча.
- Проба Сулковича. С помощью этого анализа определяют содержание кальциевых солей в моче. Для исследования требуется утренняя порция.
- Бактериологический посев. Этот метод позволяет оценить количество микроорганизмов в моче, помещая её в различные питательные среды.
- Анализ Амбурже. В этом тесте необходимо употреблять небольшое количество жидкости в течение дня и воздерживаться от питья ночью. Он помогает выявить наличие форменных элементов.
Также существуют анализы суточного объема мочи и трехстаканная проба, которая назначается, если у врача возникают сомнения после анализа по Нечипоренко.
Нормальное соотношение дневного и ночного объема мочи составляет 2/3 от суточного выделения.
Обычно вывод жидкости из организма составляет около 75% от объема выпитой жидкости.
Анализ мочи по Нечипоренко при пиелонефрите
Обычно к методу Нечипоренко прибегают только после обнаружения отклонений в ранее сданном ОАМ. Такой анализ мочи назначается врачом для выявления текущих патологий выделительной системы, в том числе пиелонефрита.
В этом виде исследования выявляются следующие количественные параметры мочи:
- число эритроцитов;
- количество лейкоцитов;
- уровень цилиндров.
Содержание вышеперечисленных форменных элементов высчитывается в определённом объёме (обычно рассматривается 1 мл). Для исследования отбирается только утренняя моча согласно всем правилам сбора в количестве 50–100 мл.
Анализ мочи по Нечипоренко выполняется достаточно быстро и уже на следующий день можно узнать результаты. При пиелонефрите отмечается превышение всех показателей над допустимыми нормативами.
В силу относительной простоты и высокой информативности анализ мочи по Нечипоренко получил широкое распространение
Таблица: показатели анализа мочи по Нечипоренко при пиелонефрите
| Анализ мочи | Нормальные значения на 1 мл | Возможные изменения при пиелонефрите |
| Лейкоциты | до 2000 | превышение нормы |
| Эритроциты | до 1000 | |
| Цилиндры | до 20 |
Проба Зимницкого
Анализ, именуемый пробой Зимницкого, позволяет определять наличие у пациента почечной недостаточности и иных патологий выделительной системы. Особенно часто такое исследование назначают при хронической форме течения пиелонефрита.
Проба Зимницкого предоставляет возможность выявить важные для диагностики параметры:
- суточный диурез пациента — соотношение объёма выпитой и выделенной жидкости за 24 часа;
- разницу между дневным и ночным диурезом;
- зависимость удельного веса мочи от времени суток.
Для проведения анализа больному необходимо собирать мочу каждые 3 часа (всего 8 порций, но врачом может быть назначен отбор 12 порций для более точного результата). В каждом объёме измеряется количество и плотность мочи. Превышение нормы суточного диуреза служит признаком развития почечной полиурии, что является симптомом пиелонефрита (при этом заболевании выделенная суточная моча может достигать значений 2000–3000 мл).
При обострении течения болезни проба Зимницкого выявляет уменьшение удельного веса мочи ниже значения 1012 г/л.
Таблица: показатели мочи по результатам пробы Зимницкого
| Параметры | Нормальные значения | Возможные отклонения при пиелонефрите |
| Объем мочи за сутки | 1500–2000 мл | 2000–3000 мл |
| Соотношение ночного и дневного диуреза | 1/3–1/4 | соотношение дневного диуреза к ночному более 3:1 |
| Изменения плотности мочи | 1005–1025 г/л | плотность мочи во всех порциях ниже 1012 г/л |
При остром течении пиелонефрита может наблюдаться обратное увеличение плотности мочи — выше 1025 г/л.
Никтурия (увеличение соотношения ночного объема выделенной мочи к дневному) также является признаком пиелонефрита, особенно в хронической форме. Этот симптом может проявляться на протяжении нескольких лет, даже при отсутствии ярко выраженных других признаков заболевания, и свидетельствовать о снижении концентрационной способности почек.
Проба по Зимницкому является ключевым показателем функционального состояния почек. Это исследование легко выполняется и не требует значительных затрат.
Расшифровка результатов
При пиелонефрите показатели мочи имеют следующие отклонения от нормальных значений:
- Наблюдается присутствие цилиндров, которые при тяжелом течении патологии имеют зернистую структуру.
- Лейкоциты в моче при пиелонефрите повышены (более 15 в поле зрения).
- Снижено значение рН, что указывает на повышение кислотности биоматериала.
- Белок в моче при пиелонефрите присутствует в незначительном объеме (около 2%).
- Фиксируют эпителиальные клетки.
- Появляется мутность.
- Цвет мочи при пиелонефрите бледнее обычного, но при значительном выделении гноя она темнеет.
- Показатели плотности снижены.
При хроническом течении заболевания, результаты исследований могут оставаться в пределах нормы. В таком случае прибегают к дополнительным способам диагностики.
При подозрении на пиелонефрит показатели анализов крови имеют следующие отклонения:
- Лейкоциты – более 11 у детей и 9 у взрослых.
- Гемоглобин – ниже 120 у женщин и 140 у мужчин.
- Креатинин – выше 97 мкмоль/л у женщин и 124 мкмоль/л у мужчин.
- Аммиак – более 15-32 мкмоль/л.
- Мочевина – более 2,5-8,3 ммоль/л.
- Белок в плазме снижен.
Поставить диагноз «пиелонефрит» по результатам анализов может только врач. Сам пациент, заметив отклонения от нормы, не должен спешить с выводами. Расшифровка анализов – сложный процесс, который нужно доверять специалисту.
Цвет и прозрачность
В нормальных условиях моча имеет желтоватый оттенок, который может варьироваться от светло-соломенного до темно-желтого. При воспалительных процессах в лоханке почки цвет мочи может изменяться на розовый, красный или коричневый, что зависит от степени тяжести состояния пациента.
Здоровая моча должна быть абсолютно прозрачной. При пиелонефрите в моче обязательно наблюдается помутнение, а в более тяжелых случаях болезни могут появляться мелкие хлопья, которые видны невооруженным глазом.
Плотность и кислотность
Изучение мочи при пиелонефрите выявляет её пониженную плотность и кислую среду. Эти показатели меняются из-за наличия в жидкости кишечной палочки, а также явления полиурии, характерного для течения этого заболевания (увеличение количества выделяемой мочи).
Запах
При наличии воспалительных процессов в почках моча человека может иметь неприятный запах. Этот симптом свидетельствует о возможной инфекции в мочевыводящих путях. В нормальных условиях, когда воспаление отсутствует, эта физиологическая жидкость не обладает резким ароматом.
Кровь
Появление крови в моче (гематурия) возможно в двух видах: макрогематурия, когда цвет мочи меняется на красный и это видно невооружённым глазом, и микрогематурия, в этом случае появление в ней кровяных телец выявляется лишь в процессе исследования.
Эритроциты
В нормальных условиях количество эритроцитов в моче варьируется от 0 до 3 в поле зрения. Однако при пиелонефрите этот показатель значительно увеличивается. Во время общего анализа мочи лаборант исследует образец с помощью микроскопа. При наличии гематурии эритроциты будут четко заметны.
Лейкоциты
Превышение лейкоцитов в моче является главным сигналом о развитии воспаления в мочевыводящей системе. У здоровых женщин их число в поле зрения варьирует в пределах 0–6, у мужчин — 0–3. При пиелонефрите по мере прогресса заболевания этот показатель растёт, и уже на третий день составляет более 10.
Лейкоциты в моче являются ярким подтверждением пиелонефрита
Белок в моче
Уровень белка в моче у здорового человека не превышает 0,033 г/л, или белок может быть полностью отсутствующим. Однако при повреждении почечных тканей всегда наблюдается развитие протеинурии.
При пиелонефрите белок начинает выделяться в мочу, что можно заметить по образованию белого осадка на дне контейнера, потере прозрачности жидкости и появлению пены.
Как правильно собирать материал на анализ
Чтобы выявить воспалительный процесс в почках, необходимо правильно собрать мочу для анализа. Врачи предупреждают, что накануне надо воздержаться от употребления алкоголя, острых и жирных мясных блюд. Они могут исказить результаты диагностики. Следует отказаться от продуктов, которые окрашивают мочу в несвойственный ей оттенок, – крепкого чая, свеклы, моркови, черники.
Накануне сбора биоматериала запрещено принимать мочегонные средства натурального и синтетического происхождения. Количество выделяемой жидкости должно соответствовать привычной работе органа.
Результаты анализов при пиелонефрите у женщин могут быть недостоверными, если материал собран неправильно или в него попали выделения из вагины. Чтобы избежать этого, врачи советуют сдавать анализ при пиелонефрите в середине месячного цикла.
Перед сбором урины необходимо подмыться, просушить область наружных половых органов чистым полотенцем. Влагалище стоит прикрыть марлевой салфеткой или ватным шариком. После этого собирают мочу в подготовленную стерильную баночку.
У мужчин подготовка к сбору мочи заключается в предварительном туалете полового члена, аккуратном просушивании. Первые секунды мочу рекомендуется выпускать мимо емкости, только потом собирать жидкость.
Непросто собрать мочу на анализ у маленьких детей. Чтобы облегчить задачу, можно использовать мочеприемник (он продается в аптеках). Стимулировать мочеиспускание нежными поглаживаниями по животику или приложенной к нему теплой пеленкой.
Лечение
В зависимости от индивидуальных характеристик организма, для лечения пиелонефрита врач может назначить антибиотики. Например, это могут быть аминогликозиды (Гентамицин, Тобрамицин), пенициллины (Аугментин, Амоксициллин), а также цефалоспорины второго и третьего поколения (Цефуроским) и другие препараты.
Для улучшения почечного кровообращения при хроническом пиелонефрите рекомендуется использовать Курантил. Иммуномодуляторы также способствуют повышению общей работоспособности организма и помогают предотвратить обострения заболевания.
Все медикаменты должны приниматься только после тщательного обследования, и самостоятельно назначать лекарства или их дозировки не следует.
Использование антибиотиков
Обычно при пиелонефрите больным прописывают антибиотикотерапию на 5-7 дней. После этого пациенту необходимо сдать повторный анализ на бактериальный посев. Если анализы показывают, что лечение пока не дало должного эффекта, то антибиотикотерапию продлевают на срок до двух недель.
Если в течение 2-3 дней пациенту так и не становится, лучше, в таком случае доктора начинают подозревать абсцесс почки. Для того, чтобы уточнить диагноз, больному проводят компьютерную томографию, а также берут анализ на выявление видов бактерий, устойчивых к антибиотикам.
В большинстве случае пациенты выздоравливают в первые сутки болезни, если она не рецидивирует в течение года, то они считаются полностью выздоровевшими. Если же несколько раз в год заболевание возвращается вновь – болезнь переходит в хроническую стадию.
Народные методы
Благодаря широкому ассортименту различных трав можно эффективно справляться с побочными эффектами заболеваний. Например, овес помогает при спазмах, шиповник и крапива способствуют снижению кровоточивости, а отечность со временем уменьшается при использовании толокнянки и хвоща.
Подорожник, ромашка и листья земляники могут помочь избавиться от депрессивных состояний, возвращая жизненные силы. Мочегонные средства эффективно борются с задержкой жидкости, предотвращая воспалительные процессы и способствуя выведению лишней воды. Однако их не рекомендуется использовать при остром пиелонефрите.
Отвары трав могут стать отличным средством для устранения побочных эффектов заболеваний
Для укрепления иммунной системы подойдет настой женьшеня, который следует принимать по 30 капель трижды в день.
Клюквенный сок помогает справляться с негативным воздействием микробов; его рекомендуется пить по одному стакану трижды в день. Также к этой группе относится отвар из толокнянки, который следует принимать по 2 столовые ложки пять раз в день.
Фитотерапия при пиелонефрите
Сбор №2: толокнянка, берёза, грыжник, спорыш, фенхель, календула, ромашка, мята, брусника. Мелко измельчить все эти травы, 2 столовых ложки залить водой и кипятить 20 минут, принимать по полстакана 4 раза в день.
Особенности возникновения пиелонефрита у детей
Почки начинают формироваться в организме плода уже в самом начале беременности. На протяжении сорока недель внутриутробного развития эти структуры, состоящие из однородных клеток, приобретают свои уникальные анатомические особенности. В процессе формирования возникают сосудистые клубочки, канальцы, чашечки и лоханки. Первые отвечают за фильтрацию жидкой части крови, вторые — за отбор необходимых веществ, а третьи — за выведение шлаков и токсинов из организма.
Пиелонефрит — воспаление чашек и лоханок почек
Пиелонефрит представляет собой воспалительный процесс, который затрагивает начальные отделы мочевыводящей системы — чашечки и лоханки. Обычно причиной этого заболевания является проникновение патогенных микроорганизмов в указанные структуры. Эти микробы не появляются из ниоткуда и не передаются от других людей. В большинстве случаев они являются частью нормальной микрофлоры ребенка, обитающей на коже и в кишечнике. Эти бактерии находятся под контролем иммунной системы, которая обучает защитные механизмы организма различать свои и чуждые организмы.
Хронические воспалительные очаги также могут служить источником бактерий. Чаще всего такие очаги располагаются в ротовой полости, носу и глотке. Инфекция может долгое время существовать в миндалинах, придаточных пазухах и кариозных зубах.
Пиелонефрит обычно не возникает без предшествующих факторов.
Развитию этого процесса способствуют несколько обстоятельств:
- внутриутробные инфекции;
- анатомические аномалии почек;
- обратное движение мочи — из мочеточников в почку (рефлюкс);
- недержание мочи.
Первый случай внедрения инфекции в лоханку и чашечки вызывает выраженный ответ со стороны организма ребенка. Однако детский иммунитет еще не способен полностью справиться с инфекцией, что может привести к развитию хронического пиелонефрита.
В чем опасность заболевания?
Патология приводит к нарушению работы почек.
Среди наиболее значимых функций парного органа отметим:
- Выделительную (почки образуют мочу и высвобождаются от нее. Вместе с мочой из организма выводятся продукты белкового обмена, лекарства, гормоны и т.д.).
- Секреторную (посредством сложного механизма почки регулируют артериальное давление крови).
- Метаболическую (участие в обмене веществ). Кроме того, почки поддерживают стабильную среду в организме – гомеостаз.
Сбои в работе почек, вызванные пиелонефритом, провоцируют:
- интоксикацию (отравление) организма;
- нарушение артериального давления, что негативно сказывается на всей сердечно-сосудистой системе;
- нарушение обмена веществ, что может привести к патологии многих органов и систем организма.
Если заболевание не лечить, оно вовлечет в патологический процесс весь организм.
Заключение
Анализ мочи при пиелонефрите — это ключевая процедура, позволяющая врачу оперативно и точно определить источник жалоб пациента и назначить соответствующее лечение. В связи с этим эксперты советуют серьезно подойти к этому исследованию, следуя всем рекомендациям по сбору мочи и как можно быстрее доставляя образец в лабораторию.
Прогноз и возможные осложнения пиелонефрита
Прогноз при пиелонефрите зависит от ряда факторов, включая своевременность диагностики, адекватность лечения и наличие сопутствующих заболеваний. В большинстве случаев, при правильном подходе, заболевание поддается лечению, и прогноз является благоприятным. Однако в некоторых случаях могут возникнуть осложнения, которые значительно ухудшают состояние пациента.
Одним из наиболее распространенных осложнений пиелонефрита является развитие хронической формы заболевания. Хронический пиелонефрит может привести к постепенному ухудшению функции почек и в конечном итоге к почечной недостаточности. Это состояние требует постоянного наблюдения и может потребовать диализ или трансплантацию почки.
Другим возможным осложнением является образование абсцессов в почках, что может привести к серьезным инфекциям и требует хирургического вмешательства. Абсцессы могут проявляться сильной болью в области поясницы, повышением температуры и общим ухудшением состояния пациента.
Также стоит отметить риск развития сепсиса, который является жизнеугрожающим состоянием, возникающим в результате распространения инфекции по организму. Сепсис требует немедленного медицинского вмешательства и интенсивной терапии.
Кроме того, у пациентов с пиелонефритом может наблюдаться повышение артериального давления, что связано с нарушением функции почек и изменением водно-электролитного баланса. Это состояние требует контроля и, при необходимости, медикаментозного лечения.
Важно отметить, что наличие сопутствующих заболеваний, таких как диабет, заболевания сердечно-сосудистой системы или иммунодефицитные состояния, может значительно ухудшить прогноз и увеличить риск осложнений. Поэтому при наличии таких факторов необходимо более тщательное наблюдение и коррекция лечения.
В заключение, прогноз при пиелонефрите в значительной степени зависит от своевременной диагностики и лечения, а также от общего состояния здоровья пациента. Осложнения, такие как хронический пиелонефрит, абсцессы и сепсис, могут существенно повлиять на исход заболевания, поэтому важно следить за симптомами и обращаться за медицинской помощью при первых признаках ухудшения состояния.
Вопрос-ответ
Какие показатели в анализе мочи указывают на пиелонефрит?
В ходе исследования оценивают количество эритроцитов, лейкоцитов и цилиндров в 1 мл мочи. Для пиелонефрита характерным является повышение лейкоцитов более 2000 в мл. Также может быть превышение нормальных значений эритроцитов (выше 1000) и цилиндров – слипшихся с белками клеток (более 20).
Цвет мочи при пиелонефрита?
Среди более специфических симптомов стоит выделить следующие: боль при мочеиспускании, боли в пояснице, запах и цвет мочи изменен (например, если моча имеет красноватый оттенок или становится мутной).
Какой показатель в анализе мочи указывает на воспаление почек?
Протеинурия указывает на нарушение системы фильтрации, что означает воспаление почек — пиелонефрит, клубочковый нефрит (гломерулонефрит). Появление белка в ОАМ могут спровоцировать нестероидные противовоспалительные препараты, антибиотики.
Советы
СОВЕТ №1
Обратите внимание на цвет мочи. При пиелонефрите моча может приобретать мутный или темный оттенок, что может указывать на наличие инфекции. Если вы заметили изменения в цвете, обязательно проконсультируйтесь с врачом.
СОВЕТ №2
Следите за количеством лейкоцитов в моче. Повышенное содержание лейкоцитов может свидетельствовать о воспалительном процессе в почках. Регулярный анализ мочи поможет контролировать это состояние и своевременно реагировать на изменения.
СОВЕТ №3
Не игнорируйте наличие крови в моче. Гематурия может быть признаком серьезных заболеваний, включая пиелонефрит. Если вы заметили кровь в моче, немедленно обратитесь к врачу для дальнейшего обследования.
СОВЕТ №4
Проводите анализ мочи регулярно, особенно если у вас есть предрасположенность к заболеваниям почек. Это поможет выявить проблемы на ранних стадиях и предотвратить развитие осложнений.