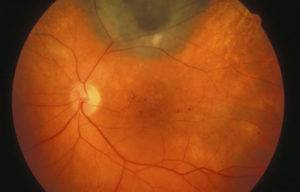
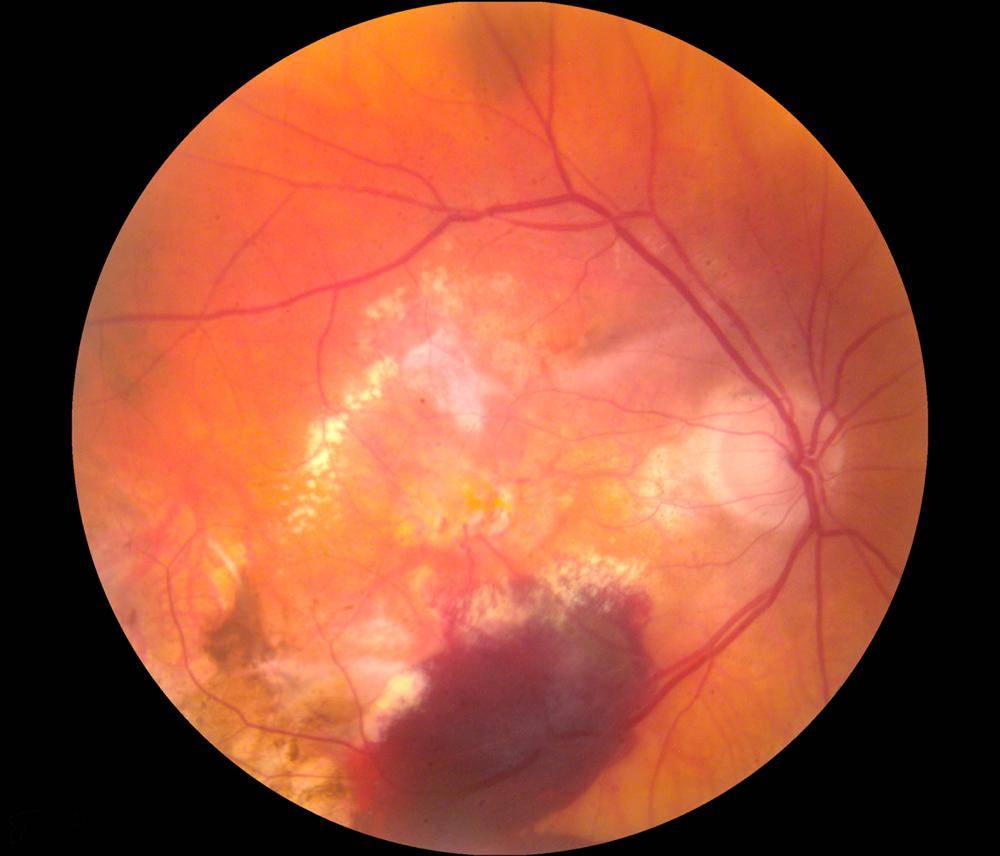
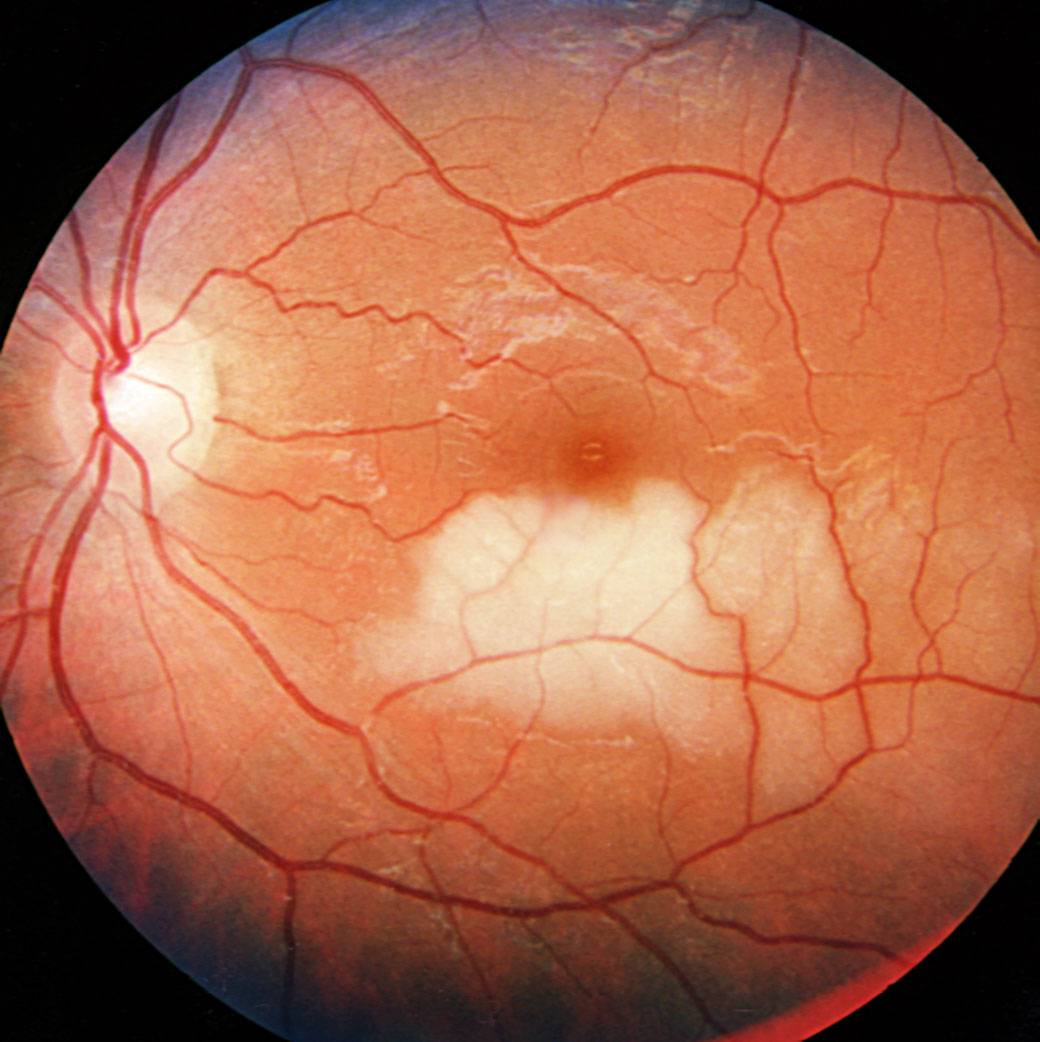
Макулярный отек сетчатки — это накопление жидкости в макуле, центральной части сетчатки, отвечающей за четкость зрения. Это состояние может привести к ухудшению зрения и слепоте без своевременной диагностики и лечения. В статье рассмотрим основные причины макулярного отека, его симптомы и современные методы лечения, которые помогут восстановить зрение и улучшить качество жизни пациентов. Информация будет полезна как для людей с этой проблемой, так и для медицинских специалистов, желающих углубить свои знания в офтальмологии.
Как проходит лазерная коагуляция?
Лазерное лечение макулярного отека является абсолютно безболезненной и бескровной процедурой. Вся манипуляция занимает всего 20-30 минут, и пациенту не потребуется брать отпуск или больничный. Уже через несколько часов после завершения процедуры он сможет покинуть медицинское учреждение. Перед началом лазерного вмешательства в глаза закапываются обезболивающие капли и мидриатик для расширения зрачка. Спустя 10-15 минут врач начинает коагуляцию. В этот момент пациент должен сидеть неподвижно и смотреть в одну точку, избегая движения глазами. Врач наводит лазер на сетчатку, и под его воздействием температура тканей глаза повышается, что приводит к их свертыванию (коагуляции). Лазер создает прочное соединение между сетчаткой и сосудистой оболочкой, устраняя образовавшуюся полость, возникшую из-за отслоения или разрыва.
Для того чтобы обеспечить полный доступ к внутренним структурам глаза, используется зеркальная линза Гольдмана. Она позволяет точно определить область воздействия лазера. Во время процедуры пациент может видеть вспышки света, исходящие от лазера, однако боли или какого-либо дискомфорта он не испытывает. Врач следит за процессом коагуляции через стереомикроскоп, который обеспечивает объемное восприятие.
Эксперты в области офтальмологии подчеркивают важность ранней диагностики макулярного отека сетчатки глаза для эффективного лечения. Основными методами терапии являются инъекции анти-VEGF препаратов, которые помогают снизить отек и улучшить зрение. Также рассматриваются стероидные инъекции и лазерная фотокоагуляция, которые могут быть полезны в определенных случаях. Важно, чтобы лечение проводилось под контролем квалифицированного специалиста, так как индивидуальные особенности пациента могут существенно влиять на выбор метода. Регулярные обследования и мониторинг состояния сетчатки также играют ключевую роль в успешной терапии и предотвращении прогрессирования заболевания.

Кистозный макулярный отек: причины заболевания, основные симптомы, лечение и профилактика
Паталогическое состояние, обусловленное скоплением жидкости в наружном плексиформном и внутреннем ядерном слоях сетчатки в центре околофовеолы с формированием заполненных жидкостью кистевидных образований.
| Метод лечения | Описание | Показания |
|---|---|---|
| Интравитреальные инъекции анти-VEGF препаратов | Введение препаратов, блокирующих фактор роста эндотелия сосудов (VEGF), непосредственно в стекловидное тело глаза. | Макулярный отек, вызванный диабетической ретинопатией, окклюзией вен сетчатки, возрастной макулярной дегенерацией (влажная форма). |
| Интравитреальные инъекции кортикостероидов | Введение противовоспалительных гормональных препаратов в стекловидное тело. | Макулярный отек, вызванный воспалительными заболеваниями (увеит), окклюзией вен сетчатки, послеоперационный отек. |
| Лазерная коагуляция сетчатки | Применение лазерного излучения для прижигания поврежденных сосудов и уменьшения отека. | Макулярный отек, вызванный диабетической ретинопатией (фокальный отек), окклюзией вен сетчатки. |
| Витрэктомия | Хирургическое удаление стекловидного тела и мембран, оказывающих тракцию на сетчатку. | Макулярный отек, вызванный тракционным синдромом, эпиретинальной мембраной, витреомакулярным тракционным синдромом. |
| Диуретики | Прием мочегонных препаратов для уменьшения общего объема жидкости в организме, что может косвенно влиять на отек. | Вспомогательная терапия при некоторых видах макулярного отека, особенно при системных заболеваниях. |
| НПВС (нестероидные противовоспалительные средства) | Прием или местное применение препаратов для уменьшения воспаления. | Вспомогательная терапия при некоторых видах макулярного отека, особенно послеоперационного. |
Интересные факты
Вот несколько интересных фактов о лечении макулярного отека сетчатки глаза:
-
Инъекции анти-VEGF: Одним из наиболее эффективных методов лечения макулярного отека является введение анти-VEGF (фактор роста эндотелия сосудов) препаратов. Эти инъекции помогают уменьшить проницаемость сосудов и предотвратить дальнейшее накопление жидкости в макуле, что способствует улучшению зрения.
-
Лазерная терапия: Лазерная коагуляция также используется для лечения макулярного отека. Этот метод помогает запечатать утечки из кровеносных сосудов в сетчатке, что может привести к уменьшению отека и улучшению зрительных функций. Лазерная терапия может быть особенно полезна при диабетической ретинопатии.
-
Комбинированные подходы: В некоторых случаях для достижения наилучших результатов врачи могут использовать комбинированные методы лечения, включая инъекции, лазерную терапию и стероиды. Это позволяет индивидуализировать подход к каждому пациенту и повысить эффективность лечения в зависимости от причины и степени отека.
Эти факты подчеркивают важность ранней диагностики и комплексного подхода к лечению макулярного отека для сохранения зрения.

Причины
Основными факторами, способствующими развитию данной патологии, являются воспалительные процессы, включая те, что возникают в результате травматических повреждений, возникающих во время хирургических вмешательств.
Воспаление возникает на фоне активной продукции простагландинов, цитокинов и других медиаторов, что приводит к нарушению гематоретинального барьера, увеличению проницаемости перифовеальных капилляров и ускорению транссудации, что, в свою очередь, способствует образованию кистозных полостей.
Простагландины, используемые в терапии глаукомы, могут способствовать возникновению макулярного отека. В связи с этим, специалисты рекомендуют прекратить их применение как минимум за неделю до операции и возобновить не ранее чем через месяц после хирургического вмешательства.
Одной из непосредственных причин формирования кистозного макулярного отека может быть тракционное воздействие на макулу, вызванное ущемлением волокон стекловидного тела или радужки в области операционного разреза после таких осложнений, как разрыв задней капсулы хрусталика или выпадение стекловидного тела. Также развитие данной патологии может быть спровоцировано повреждающим воздействием света, излучаемого операционным микроскопом, на глазные структуры.
В большинстве случаев кратковременный кистозный макулярный отек не приводит к серьезным осложнениям. Однако, если отек сохраняется длительное время, это может привести к слиянию содержащих жидкость микроцист в более крупные кистозные полости, что в свою очередь может вызвать ламеллярный разрыв в фовеа и необратимое снижение центрального зрения.
Симптомы
Кистозный макулярный отек в большинстве случаев диагностируется через 1 либо 3 месяца после проведения хирургического вмешательства. Его основным клиническим проявлением считается снижение остроты зрения, которое после хирургического вмешательства вначале было более высоким.
Намного реже выявляются центральные скотомы, метаморфопсии. В этом случае при проведении биомикроофтальмоскопии выявляется сглаженность фовеальной ямки.
По срокам и характеру течения различают острый макулярный отек, который возникает в первые 4 месяца, с поздним началом, возникающий через 4 месяца после проведения операции, хронический, сохраняющийся более 6 месяцев, и рецидивирующий.
Помимо снижения остроты зрения на развитие у пациента кистозного макулярного отека может указывать светобоязнь, искажение изображения (в этом случае больной видит прямые линии изогнутыми) и наличие у изображения розового оттенка, в следствии чего у больного создается впечатление, что он смотрит через розовые очки.

Диагностика
При наличии подозрений на кистозный макулярный отек глаза, необходимо провести детальное изучение медицинской истории пациента и осуществить осмотр глазного дна.
После этого пациента могут направить на оптическую когерентную томографию, которая является высокоэффективным методом исследования сетчатки. Этот метод позволяет обнаружить даже незначительные изменения в ее структуре. Также возможно направление на флюоресцентную ангиографию, которая сосредоточена на анализе сосудов сетчатки, зрительного нерва и сосудистой оболочки глаза.
Лечение
Лечение данной патологии может быть консервативным, хирургическим и лазерным. Выбор тактики лечения зависит от причины патологии, ее стадии и индивидуальных особенностей больного.
Консервативная терапия основана на применении нестероидных противовоспалительных препаратов и назначается на ранних стадиях макулярного отека.
Иногда отличные результаты дает проведение микрохирургической глазной операции, в ходе которой выполняется внутриглазная инъекция препарата, блокирующего новообразованные сосуды сетчатки.
Одним из эффективных методов лечения патологии, является фотокоагуляция сетчатки, представляющая собой лазерное «запаивание» стенок сосудов, через которые просачивается жидкость.
Профилактика
Профилактика кистозного макулярного отека заключается в оперативном лечении всех офтальмологических заболеваний, которые могут привести к его развитию.
Причины, вызывающие отек макулы
Лечение народными средствами может дать результат, если отек выражен не слишком сильно. Существуют следующие рецепты:
- для устранения кистозного отека принимают календулу внутренне и наружно. 50 г сухих цветков нужно залить 180 мл кипятка и дать настояться 3 часа, после процедить. Принимать внутрь три раза в день по 50 мл, одновременно с этим закапывать отвар в глаза по 2 капли 2 раза в день. Продолжать лечение не менее 5 недель;
- 40 г сухого чистотела залить стаканом холодной воды и довести до кипения, проварить на медленном огне 10 минут. Процедить через несколько слоев марли, закапывать в глаза по 3-4 капли трижды в сутки. Курс лечения составляет 1 месяц;
- заварить свежую крапиву в пропорции 1 ст. л. сырья на стакан кипятка. Настоять ночь, процедить, растворить в отваре 1 ч. л. пищевой соды. Использовать для холодных марлевых компрессов, накладывать их на веки на 15 минут;
- смешать 2 ст. л. измельченной луковой шелухи и 2 ст. л. ягод боярышника, залить 1 л кипятка, варить в течение 10 минут. Принимать отвар ежедневно, 1 раз в сутки по 150 мл, на протяжении 3 недель;
Лечебные травы известны своими противовоспалительными свойствами. В высокой концентрации они способны успокаивать раздраженные участки, поэтому чистотел, крапива, календула и другие растения получили широкое распространение в народных рецептах. Перед проведением любых манипуляций нужно тщательно вымыть руки, очистить лицо и веки от декоративной косметики. Народная медицина предлагает употреблять в пищу как можно больше сельдерея, шпината, свежей зелени и капусты любых сортов.
Причина появления проблемы – повышенная проницаемость стенок сосудов. В результате жидкость из кровеносного русла выходит в межклеточное пространство. Ткань сетчатки в макулярной области увеличивается в объеме, что мешает полноценной работе зрительных рецепторов.
Распространённая причина макулярного отека – сахарный диабет. Повышенный уровень глюкозы способствует поражению сосудистой стенки (развивается ангиопатия). Это создаёт благоприятные условия для просачивания жидкости из кровеносного русла в ткань сетчатки. Кроме того, при диабете в сетчатку врастают новообразованные сосуды, стенки которых изначально неполноценны и проницаемы.
Диабетический макулярный отек, как осложнение диабета чаще развивается, когда нет достаточного контроля над повышением уровня глюкозы в крови, и болезнь находится в стадии декомпенсации.
- Увеиты – разные виды воспалений сосудистой оболочки глаза
- Цитомегаловирусный ретинит – воспалительный процесс в сетчатке, вызванный вирусным возбудителем
- Склерит – воспаление наружной оболочки глаза.
Сосудистые проблемы
- Тромбоз вен сетчатки
- Крупная аневризма (ограниченное расширение) центральной артерии сетчатки
- Васкулиты (генетически обусловленные воспалительные процессы в стенках сосудов)
Операции на глазах
Отек макулы может развиваться как после сложных и обширных хирургических вмешательств, так и после менее травматичных процедур:
- Удаление катаракты с установкой искусственного хрусталика
- Лазерная коагуляция и криокоагуляция сетчатки
- Лазерная капсулотомия
- Сквозная пластика роговицы (кератопластика)
- Склеропластика
- Операции, направленные на улучшение оттока жидкости при глаукоме
Чаще всего послеоперационные осложнения, приводящие к макулярному отеку, проходят самостоятельно и не оставляют последствий. В результате контузии глаза могут возникать нарушения микроциркуляции в сетчатке, что также может привести к отеку. При проникающих ранениях глаза отек может развиваться как в результате травмы, так и как осложнение после хирургического вмешательства.
- Наследственные причины (например, пигментный ретинит)
- Приобретенные факторы (эпиретинальная мембрана, наличие тяжей между стекловидным телом и макулой, способствующие отеку и возможной отслойке сетчатки)
- Возрастная макулярная дистрофия (дегенерация) сетчатки
- Центральная серозная хориоретинопатия (ЦСХ)
Макула при пигментном ретините
Воздействие радиации
Отек макулы может также быть осложнением лучевой терапии при онкологических заболеваниях.
Разновидности макулярного отека
С учетом этиологического фактора, вызвавшего отек макулы, клинической картины и особенностей течения патологического процесса выделяют следующие виды макулярного отека.
Диабетический
Отечность желтого пятна представляет собой одно из осложнений, связанных с сахарным диабетом. При этом заболевании стенки сосудов, расположенных в сетчатке глаза, становятся более проницаемыми, что приводит к тому, что плазма проникает в область макулы, заполняя ее жидкостью. Существует две основные формы диабетического макулярного отека:
- Фокальная форма. При этой разновидности центральная часть макулы остается неповрежденной, а размер отека составляет менее двух диаметров диска зрительного нерва.
- Диффузная форма. В этом случае центральная часть желтого пятна оказывается пораженной, а размер отека превышает два диаметра диска зрительного нерва. Эта форма отличается более тяжелым течением, что может привести к развитию дегенеративно-дистрофических процессов и значительному ухудшению зрения.
Кистозный
В тканях макулы формируются микроскопические кисты, заполненные жидкостью. Сетчатая оболочка заполняется транссудатом, происходит нарушение целостности барьера, в результате чего нарушается внутриглазное давление, и появляются воспалительные процессы. При своевременно начатом лечении макулярный кистозный отек глаза имеет благоприятное течение. Длительное развитие отечности приводит к образованию крупных патологических образований, которые могут разорваться, провоцируя необратимые нарушения зрения.
Дистрофический
Такой тип отека возникает вследствие дистрофических изменений в сетчатке глаза, которые связаны с возрастными факторами. Внутри глазного яблока образуются новые сосуды, проникающие под сетчатку и нарушающие ее целостность. Это приводит к утечке и накоплению жидкости в области макулы. Если лечение не будет начато вовремя, это может привести к необратимым изменениям в центральном зрении и отслоению сетчатки. Дистрофическая форма чаще всего наблюдается у людей старше 50 лет.
Определение точного типа макулярного отека имеет большое значение, так как это влияет на выбор стратегии лечения и прогноз для пациента.
Рекомендации по образу жизни и питанию для пациентов с макулярным отеком
Макулярный отек сетчатки глаза — это состояние, при котором происходит накопление жидкости в макуле, центральной части сетчатки, отвечающей за четкость и детализацию зрения. Лечение макулярного отека требует комплексного подхода, который включает не только медицинские вмешательства, но и изменения в образе жизни и питании. Правильные привычки могут значительно улучшить состояние глаз и замедлить прогрессирование заболевания.
1. Поддержание здорового веса
Избыточный вес и ожирение могут способствовать развитию диабетической ретинопатии и других заболеваний, связанных с макулярным отеком. Поддержание нормального веса через сбалансированное питание и регулярные физические нагрузки поможет снизить риск ухудшения состояния глаз.
2. Правильное питание
Рацион, богатый антиоксидантами, витаминами и минералами, может оказать положительное влияние на здоровье глаз. Рекомендуется включать в свой рацион:
- Овощи и фрукты: Особенно полезны темно-зеленые листовые овощи (шпинат, брокколи), морковь, сладкий перец и ягоды, содержащие витамины C и E, а также бета-каротин.
- Рыба: Жирные сорта рыбы, такие как лосось, тунец и сардины, богаты омега-3 жирными кислотами, которые помогают поддерживать здоровье сетчатки.
- Орехи и семена: Миндаль, грецкие орехи и семена льна также являются хорошими источниками омега-3 и антиоксидантов.
3. Ограничение потребления сахара и соли
Избыточное потребление сахара и соли может негативно сказаться на здоровье сосудов и привести к ухудшению состояния глаз. Рекомендуется ограничить потребление обработанных продуктов, сладостей и соленых закусок, а также контролировать уровень сахара в крови, особенно для пациентов с диабетом.
4. Увлажнение организма
Достаточное потребление воды важно для поддержания общего здоровья и предотвращения обезвоживания, что может негативно сказаться на состоянии глаз. Рекомендуется выпивать не менее 1,5-2 литров воды в день, в зависимости от уровня физической активности и климата.
5. Защита глаз от ультрафиолетового излучения
Долгое пребывание на солнце может привести к повреждению глаз. Использование солнцезащитных очков с защитой от UVA и UVB излучения поможет снизить риск повреждения сетчатки и замедлить прогрессирование макулярного отека.
6. Регулярные физические нагрузки
Физическая активность способствует улучшению кровообращения и общего состояния здоровья. Рекомендуется заниматься физической активностью не менее 150 минут в неделю, включая кардионагрузки и силовые тренировки.
7. Отказ от курения и ограничение алкоголя
Курение и чрезмерное употребление алкоголя могут негативно сказаться на здоровье глаз и увеличить риск развития макулярного отека. Отказ от этих привычек поможет улучшить общее состояние здоровья и снизить риск осложнений.
Следуя этим рекомендациям, пациенты с макулярным отеком могут значительно улучшить свое состояние и качество жизни. Однако важно помнить, что любые изменения в образе жизни и питании должны обсуждаться с врачом, чтобы обеспечить их безопасность и эффективность.
Вопрос-ответ
Как лечат отек макулы глаза?
Консервативное лечение отека макулы заключается в применении противовоспалительных препаратов в каплях, уколах и таблетках. Назначают кортикостероиды и нестероидные противовоспалительные средства (НПВС).
Существует ли лекарство от макулярного отека?
Можно ли вылечить макулярный отёк? Это состояние неизлечимо, хотя и поддаётся лечению. Капилляры сетчатки могут быть проницаемыми по ряду причин в зависимости от основного заболевания или типа состояния.
Как долго проходит макулярный отек?
Кистозный макулярный отек вызывает сдавление ткани и ишемию, что отражается на качестве зрения. Как показывают клинические наблюдения, кистозный макулярный отек не приводит к полной слепоте, однако период восстановления зрительных функций достаточно продолжительный – от 2 месяцев до полугода.
Как видит человек с макулярным отеком?
Признаки патологии. Центральное зрение становится размытым. Изображения видимых объектов искажаются, прямые линии кажутся изогнутыми и волнистыми. У изображений появляется розовый оттенок. Возникает светобоязнь.
Советы
СОВЕТ №1
Обратитесь к офтальмологу для точной диагностики. Макулярный отек может быть вызван различными причинами, такими как диабетическая ретинопатия или воспалительные заболевания. Профессиональная оценка поможет определить наиболее подходящее лечение.
СОВЕТ №2
Следите за уровнем сахара в крови, если у вас диабет. Контроль гликемии может значительно снизить риск развития макулярного отека и других осложнений, связанных с диабетом.
СОВЕТ №3
Рассмотрите возможность инъекций анти-VEGF препаратов. Эти лекарства могут помочь уменьшить отек и улучшить зрение, особенно если отек вызван неоваскулярной формой возрастной макулярной дегенерации.
СОВЕТ №4
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от курения могут помочь улучшить общее состояние глаз и замедлить прогрессирование заболеваний сетчатки.