Заболевания почек у женщин — серьезная медицинская проблема, требующая внимательной диагностики. Почки фильтруют кровь, регулируют водно-электролитный баланс и выводят токсины. В статье рассмотрим основные симптомы и признаки заболеваний почек, методы диагностики и современные подходы к лечению. Знание этих аспектов поможет женщинам распознать проблемы с почками и обратиться за медицинской помощью, что повысит шансы на успешное выздоровление.
Болезни почек у женщин – виды
Боли в спине, где находятся почки, не всегда указывают на наличие заболеваний мочевыводящей системы. Дискомфорт может быть вызван остеохондрозом, грыжей позвоночника и рядом других заболеваний. Тем не менее, у женщин, особенно при наличии дополнительных симптомов, таких как повышение температуры и нарушения мочеиспускания, патологии почек встречаются довольно часто. Наиболее распространенные заболевания, вызывающие неприятные ощущения, включают:
- Пиелонефрит. Это распространенное заболевание, приводящее к воспалению почечных лоханок. Пиелонефрит может быть острым или хроническим и представляет опасность из-за риска повреждения нефронов, отека органа и развития почечной недостаточности.
- Гломерулонефрит. Воспалительное заболевание, затрагивающее почечные клубочки. У женщин оно чаще возникает после инфекций, таких как грипп или ангина.
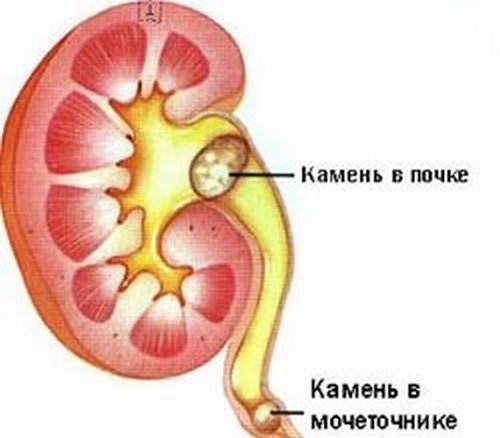
- Мочекаменная болезнь. Из-за нарушений обмена веществ, неправильного питания и других факторов в почках могут образовываться «песок» и камни, что приводит к болевым ощущениям.
- Нефроптоз, или опущение почки. У женщин после родов или по другим причинам часто наблюдаются симптомы нефроптоза, включая боли, особенно в вертикальном положении.
- Кисты, аденомы и раковые опухоли. Новообразования в почках встречаются относительно редко, и их симптомы обычно проявляются только при значительных размерах, когда опухоль начинает сжимать сосуды, нервы и другие органы.
- Почечная недостаточность. Это состояние развивается при длительных заболеваниях почек или системных болезнях, таких как сахарный диабет.
Эксперты в области нефрологии подчеркивают, что заболевания почек у женщин могут проявляться различными симптомами, такими как отеки, боли в пояснице, изменения в мочеиспускании и повышенное артериальное давление. Часто женщины не обращают внимания на эти признаки, что может привести к серьезным осложнениям. Диагностика включает анализы крови и мочи, ультразвуковое исследование и, в некоторых случаях, биопсию почки. Лечение зависит от типа заболевания и может варьироваться от медикаментозной терапии до хирургического вмешательства. Важно, чтобы женщины регулярно проходили медицинские осмотры, особенно если у них есть предрасположенность к заболеваниям почек. Ранняя диагностика и своевременное лечение значительно повышают шансы на успешное восстановление.

Список патологий
У женщины диагностируются следующие почечные патологии:
- Пиелонефрит.
- Гломерулонефрит.
- Почечная недостаточность.
- Нефролитиаз.
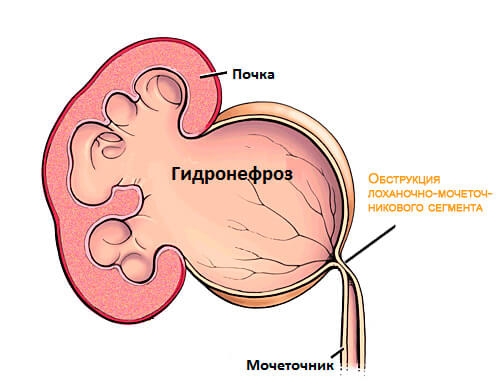
- Гидронефроз.
При первой патологии женщина жалуется на высокую температуру тела, сильное потоотделение, поясничную боль, мутную мочу, высокое СОЭ. Хроническое течение болезни протекает без признаков. Женщина может жаловаться на слабость, плохой аппетит, мигрень.
К иммуновоспалительным патологиям почек относится гломерулонефрит. На его течение указывают следующие симптомы:
- незначительное выделение экскремента;
- отек лица;
- высокое АД.
На фоне нарушенной работы почек развивается ОПН, при которой наблюдается сонливость, слабость, выделение незначительного количества мочи. Если заболевание протекает без осложнений, тогда женщина постепенно пойдет на поправку. Нефролитиаз сопровождается появлением камней в почках. Патология чаще диагностируется у женщин в возрасте 25-50 лет. При этом в моче присутствует гной и кровь, болит поясница.
Атрофия ткани органа, связанная с нарушением пассажа мочи, проявляется следующей клиникой:
- сильной болью в пояснице;
- болезненным и учащенным мочеиспусканием.
Односторонний гидронефроз асептической формы протекает скрыто. В этом случае женщина употребляет много жидкости.
| Категория | Описание | Примеры |
|---|---|---|
| Симптомы и признаки | Общие проявления, указывающие на возможное заболевание почек. | Отеки (особенно лица, ног), изменение цвета и объема мочи, боли в пояснице, повышенное артериальное давление, общая слабость, тошнота, рвота, кожный зуд, частые позывы к мочеиспусканию (особенно ночью), жжение при мочеиспускании. |
| Диагностика | Методы исследования, используемые для выявления и уточнения диагноза заболеваний почек. | Общий анализ мочи, биохимический анализ крови (креатинин, мочевина, мочевая кислота, электролиты), УЗИ почек и мочевого пузыря, КТ или МРТ почек, биопсия почки, анализ мочи по Нечипоренко, проба Реберга, посев мочи на флору и чувствительность к антибиотикам. |
| Лечение | Основные подходы и методы терапии заболеваний почек. | Медикаментозная терапия (антибиотики, диуретики, гипотензивные препараты, иммуносупрессоры), диетотерапия (ограничение соли, белка, калия, фосфора), коррекция водного баланса, заместительная почечная терапия (гемодиализ, перитонеальный диализ), трансплантация почки, хирургическое лечение (удаление камней, коррекция аномалий). |
Интересные факты
Вот несколько интересных фактов о болезнях почек у женщин:
-
Гормональные факторы: Женщины более подвержены определённым заболеваниям почек, таким как гломерулонефрит и инфекционные заболевания мочевыводящих путей, из-за гормональных изменений, связанных с менструальным циклом, беременностью и менопаузой. Эти изменения могут влиять на иммунный ответ и предрасполагать к воспалительным процессам.
-
Симптомы и диагностика: У женщин симптомы заболеваний почек могут проявляться иначе, чем у мужчин. Например, у женщин чаще наблюдаются неявные симптомы, такие как усталость, отеки и изменения в мочеиспускании, что может затруднить раннюю диагностику. Важно обращать внимание на любые изменения в состоянии здоровья и проходить регулярные обследования.
-
Влияние беременности: Беременность может как обострять существующие заболевания почек, так и вызывать новые. Преэклампсия, например, является состоянием, связанным с повышением артериального давления и нарушением функции почек, и может возникнуть у женщин во время беременности. Это подчеркивает важность мониторинга здоровья почек у беременных женщин.

Мочекаменная болезнь (МКБ) почек у женщин
Мочекаменная болезнь (МКБ) проявляется образованием камней в почках и имеет склонность к рецидивам. Диагностика основывается на анализе жалоб пациента и клинико-урологическом обследовании. У некоторых женщин процесс формирования камней может протекать без симптомов, и только при внезапном ухудшении состояния, например, после физической нагрузки или нарушения диеты, возникает почечная колика. Если камень перемещается и моча начинает проходить, боль исчезает так же неожиданно, как и появилась.
Симптомы и признаки мочекаменной болезни
Симптоматика зависит от размеров камня, его расположения и состояния оттока мочи. При отсутствии нарушений уродинамики женщины могут испытывать периодические тянущие боли в пояснице и дискомфорт при частом мочеиспускании. Если имеется воспалительный процесс, могут наблюдаться повышение температуры, слабость и утомляемость. Часто возникает макрогематурия — кровь в моче, которая появляется во время или после приступа почечной колики. На этом этапе проводится обследование для определения размера камня, оценки возможности его самостоятельного отхождения и назначения соответствующего лечения.
Если камень достаточно крупный, но выраженного воспаления нет, может быть рекомендовано хирургическое вмешательство, которое может быть выполнено открытым способом (что встречается реже) или с использованием литотрипсии — ультразвукового дробления камня. Важно отметить, что не все камни подходят для ударно-волновой литотрипсии; здесь решающую роль играют плотность образования и его размер, что определяется с помощью компьютерной томографии. Если процесс осложняется воспалением (калькулезный пиелонефрит), целесообразно установить стент-дренаж при цистоскопии для улучшения оттока мочи, а также назначить литолитическую и противовоспалительную терапию. После устранения острого воспаления и коррекции почечной недостаточности (если она имела место) возможно проведение операции. Образование камней в почках может быть односторонним или двухсторонним. Удаление камня не гарантирует полного излечения от мочекаменной болезни, так как камень является следствием, и важно выяснить его причину. При коралловидном нефролитиазе консервативное лечение оказывается малорезультативным.
Консервативная терапия мочекаменной болезни почек у женщин
Лечение всегда комплексное и включает использование следующих препаратов:
-
Антибиотики широкого спектра действия. Они назначаются в экстренных случаях, когда нет времени ожидать результаты посева на возбудителя и его чувствительность. Чаще всего применяются антибиотики из группы левофлоксацинов и цефалоспоринов (например, Флорацид, Супракс – солютаб, Цефтриаксон и др.). При выраженном воспалении в почках предпочтительнее внутривенное введение. У беременных при воспалительных процессах в почках предпочтительными являются препараты пенициллинового ряда, такие как Амоксиклав и Флемоксин–солютаб.
-
Спазмолитики и анальгетики. Препараты, такие как Но-шпа, Баралгин, Спазган, Спазмолгон и Папаверина гидрохлорид, не только уменьшают болевой синдром, но и снимают спазм мочеточника, что увеличивает вероятность самостоятельного отхождения камня. Применение анальгетиков менее предпочтительно при МКБ, так как существует риск токсического воздействия на почки, однако в некоторых случаях без сильнодействующих анальгетиков (например, Тралам, Трамадол) не обойтись.
-
Средства, способствующие растворению камней. Существует множество препаратов, способных растворять камни, однако выбор зависит от их химического состава. Наиболее популярные из них: Блемарен, Гортензия, Пролит, Цистон, Уролесан, Роватинекс и Спазмоцистенал. К травам, которые эффективно предотвращают образование солей, относятся Пол-пала (Эрва шерстистая) и Марена красильная.
-
Средства, нормализующие обмен веществ при мочекаменной болезни. Эти препараты помогают нормализовать кислотность мочи. Высокий уровень мочевой кислоты можно снизить с помощью Аллопуринола, так как без лечения существует риск развития подагры и подагрического нефрита. Для профилактики оксалатного уронефролитиаза применяются витамины В1 и В6, а для нейтрализации повышенного синтеза оксалата кальция — оксид магния. Дополнительно назначаются витамины А и Е, которые стабилизируют клеточные мембраны и обладают антиоксидантными свойствами. При нарушениях обмена кальция и фосфора рекомендуется прием дифосфонатов, дозировка и курс которых определяются индивидуально. Если в моче содержится много кальция, назначается гипотиазид в сочетании с калийсодержащими препаратами (Панангин, Калия Оротат).
Диагностика
Лабораторные исследования включают:
– Общий анализ крови (ОАК) и общий анализ мочи (ОАМ).
– Посев мочи на возбудителя и определение чувствительности к антибиотикам.
– Проба Нечипоренко.
– Анализ мочевины, креатинина и мочевой кислоты.
– Исследование гормонов щитовидной железы.
– Определение солевого состава камня (если возможно).
– Диагностика туберкулеза мочеполовой системы (диаскин-тест, реакция Манту, ПЦР-анализ на туберкулезную палочку).
– Анализ мочи на кристаллурию.
Инструментальная диагностика:
Пиелонефрит у женщин
Макропрепарат: почка, видоизмененная на фоне пиелонефрита Воспаление почки на фоне неспецифического инфицирования патогенной микрофлорой называется пиелонефритом. Различают по стадиям острый и хронический процесс, по причине возникновения – первичный и вторичный (на фоне какой–либо причины: МКБ, нефроптоз, стриктура и др.), двухсторонний или односторонний. Пути передачи: восходящий, гематогенный, лимфогенный. Клинические проявления находятся в прямой зависимости от стадии, но иногда воспаление протекает латентно. Для острого пиелонефрита характерны жалобы на острую боль в поясничной области с одной или обеих сторон, дизурические расстройства, повышение температуры тела до 38-39 С, озноб. Состояние требует немедленного обращения за медицинской помощью, при первых признаках пиелонефрита у женщины, в противном случае, возможно развитие осложнений: • острого гнойного пиелонефрита, • апостематозного пиелонефрита,
• карбункула почки, • пионефроза, • гидронефротической трансформации почек (гидронефроза), • уросепсиса. Лечение при неосложненных формах воспаления почек у женщин консервативное. Препараты для лечения острого и в стадии обострения: • Антибиотики и уросептики. • Спазмолитики. • Фитопрепараты и растительные диуретики. • Жаропонижающие средства. • Иммуномодуляторы. • Дезинтоксикационные препараты. • Поливитамины. • Диетотерапия. Хронический пиелонефрит в стадии ремиссии не требует назначения антибиотиков. Курсами по 10-12 дней весной и осенью (так как для пиелонефрита характерно сезонное обострение) назначают уросептики и растительные диуретики. Диета при хроническом пиелонефрите должна соблюдаться постоянно. Чем чаще происходят рецидивы заболевания, тем меньше остается функционирующих единиц почки – нефронов, и больше вероятности за присоединение хронической почечной недостаточности. При присоединении осложнений выполняют оперативные вмешательства – нефростомию с декапсуляцией почки, при пионефрозе, когда почка представляет собой мешок с гноем, делают нефрэктомию (удаление почки). До сих пор ведутся споры, что первично – пиелонефрит и дальнейшее камнеобразование или, наоборот, мочекаменная болезнь осложняется развитием воспаления в почках. Диагностические мероприятия Лабораторная диагностика:
• ОАМ, проба Нечипоренко. • ОАК. • Биохимия крови. • Проба Зимницкого. • Посев мочи на флору и чувствительность к антибиотикам. Инструментальная диагностика: • УЗИ почек, • Обзорная и экскреторная урография. • Иногда – радиоизотопная ренография.

Гидронефроз
Гидронефротическая трансформация почки является осложнением, возникающим при различных урологических заболеваниях, которые приводят к нарушению оттока мочи. Консервативное лечение в таких случаях оказывается неэффективным без восстановления нормальной уродинамики, особенно на поздних стадиях заболевания. Применение медикаментов при гидронефрозе чаще направлено на снятие воспалительных процессов (например, антибиотиков, уросептиков и фитопрепаратов). Варианты лечения включают либо хирургическое вмешательство для устранения основной причины, либо установку стент-катетера для обхода препятствий, мешающих оттоку мочи. Наиболее распространенными причинами гидронефроза являются стриктуры в области лоханочно-мочеточникового сегмента, мочеточников, опухоли, спаечные процессы, фиброз и блокирующие камни. Осложнения: вторичное сморщивание почки, гипоплазия, хроническая почечная недостаточность. Диагностика: Лабораторные исследования: • Общий анализ мочи и крови – выявление признаков воспаления. Увеличение размеров почки, расширение мочеточника, снижение функции почки • Обзорная и экскреторная урография. Явные признаки расширения внутренних полостей почки, увеличение ее размеров, а также нарушения оттока мочи • Ультразвуковое исследование почек.
Нефроптоз или опущение почек у женщин
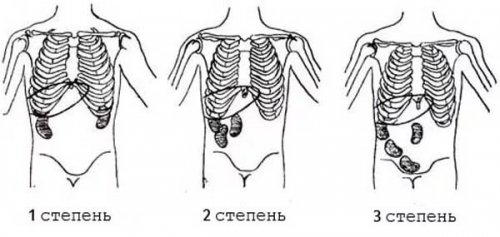
Почка не имеет своего связочного аппарата и держится на жировой подушке. Различают врожденный нефроптоз (аномалия положения почки с рождения, как крайний вариант дистопии – тазовая, при которой почка располагается в малом тазу). К провоцирующим факторам относят резкое уменьшение массы тела и подъем тяжестей. Признаки нефроптоза у женщин
Стадии нефроптоза по мере прогрессирования опущения. Тянущие боли на стороне дистопированной почки, в зависимости от местоположения, могут быть в поясничной области, в животе. После принятия горизонтального положения болевые ощущения уменьшаются. Дизурические расстройства присутствуют в 25% случаев. Часто осложнением является кристалурия и повышение артериального давления. Если уродинамические нарушения присутствуют длительно, добавляется хронический пиелонефрит. К общим симптомам относят слабость, повышение температуры до субфебрильных цифр. Консервативное лечение направлено на профилактику вторичного инфицирования, снятие спазмов, улучшение оттока мочи: • антибиотики и уросептики по показаниям, • спазмолитики, • растительные препараты. При незначительном опущении органа, если набрать вес, возможно, почка поднимется на место. При выраженном опущении почки у женщины выполняют нефропексию (фиксацию почки собственным лоскутом). Выполнение такой операции уменьшает вероятность развития пиелонефрита, стойкой гипертензии, воспаления почек во время беременности. Женщинам рекомендуется ограничить подъем тяжестей до 4 кг, ношение специального устройства для фиксации внутренних органов – медицинского бандажа, размер которого подбирается индивидуально. Диагностика: • ОАК, ОАМ, • Обзорная и экскреторная урография. • УЗИ почек с допплером в положении стоя и лежа.
Хроническая почечная недостаточность (ХПН) у женщин
Стадии ХПН определяются по скорости клубочковой фильтрации Хроническая почечная недостаточность (ХПН) представляет собой осложнение, возникающее в результате прогрессирования различных заболеваний почек, как первичных, так и вторичных. Это состояние связано с потерей функционирующей почечной ткани и накоплением токсичных веществ в крови. ХПН не является отдельным заболеванием, а представляет собой синдром, характеризующийся совокупностью симптомов. Данное состояние диагностируется при наличии повреждения почек или нарушении их функциональности в течение трех и более месяцев, независимо от установленного диагноза. При опросе женщин с подозрением на хроническую болезнь почек, хронические заболевания почек выявляются почти в 85% случаев, в то время как у остальных пациентов анамнез по урологии и нефрологии не имеет значительных отклонений. Причины развития хронической болезни почек у женщин: • нефропатия на фоне гипертонии, • сужение почечной артерии, • гломерулонефрит, • нефрит, • гидронефроз, • мочекаменная болезнь, • обструктивные процессы, • пиелонефрит, • утрата функции почек при системных заболеваниях, • диабетическая нефропатия, • подагра, • амилоидоз, • поликистоз почек, • врожденные аномалии почек (поликистоз, гипоплазия), • различные генетические синдромы и другие. На ранних стадиях хронической болезни почек клинические проявления могут отсутствовать, поэтому при наличии подозрений необходимо проверить уровень креатинина и мочевины в крови. На поздних стадиях у пациенток могут наблюдаться симптомы хронической почечной недостаточности: изменения кожных покровов, зуд, следы расчесов, запах ацетона изо рта. Моча выделяется в больших объемах, преимущественно ночью, а на конечной стадии суточный диурез резко снижен или отсутствует вовсе. Также могут отмечаться ухудшение памяти, нарушения сна, проблемы с концентрацией внимания, парестезии, боли в суставах и животе, отсутствие менструаций, ложное повышение уровня сахара в крови, левожелудочковая недостаточность, выраженные отеки и другие симптомы. На начальной стадии заболевание может быть обратимым, если причина выявлена и устранена, а также проводится адекватная терапия. Уровень креатинина в крови можно корректировать с помощью диеты с ограничением соли и белка, назначением растительных препаратов (таких как Леспефлан, Леспенефрил, Канефрон) и адсорбентов (например, Полисорб, Полифепан). Также проводится симптоматическая терапия: при наличии гипертонии назначаются гипотензивные препараты, а при анемии – препараты железа и т.д. На поздних стадиях может возникнуть необходимость в программном гемодиализе (аппаратном очищении крови от токсинов) и возможной трансплантации почки. Главная цель лечения ХПН на начальной стадии – максимально продлить период до начала гемодиализа и сохранить функционирование почек у женщин. Диагностические мероприятия при ХПН у женщин Дифференциальная диагностика проводится с острой почечной недостаточностью и прогрессирующим гломерулонефритом. На ранних стадиях акцент делается на лабораторные исследования: • В общем анализе мочи (ОАМ) ранним признаком ХПН является снижение удельного веса и наличие белка (изогипостенурия). • В общем анализе крови (ОАК) – снижение уровня гемоглобина. • В биохимическом анализе – повышение уровня креатинина и холестерина. • В пробе Земницкого фиксируется стабильно низкий удельный вес мочи. • Суточная протеинурия – наличие белка в моче. • Снижена величина клубочковой фильтрации. На УЗИ можно наблюдать уменьшение размеров почек, иногда выявляется причина ХПН, эхогенность может быть сниженной или нормальной. Поскольку существует множество причин, приводящих к почечной недостаточности, выбор инструментальных методов диагностики направлен на подтверждение или опровержение конкретной патологии. При подозрении на закупорку мочевыводящих путей может быть назначена ретроградная пиелография, для выявления опухолей – МРТ, чтобы определить доброкачественность или злокачественность процесса, артериография – при подозрении на сужение почечной артерии и т.д. Радиоизотопная ренография может показать задержку выделения радиоизотопа и уплощение кривой. Если нарушена проходимость почечных артерий, наблюдается снижение кривой сосудистой фазы, а при обструкции – отсутствие падения кривой в фазе экскреции.
Гломерулонефрит у женщин
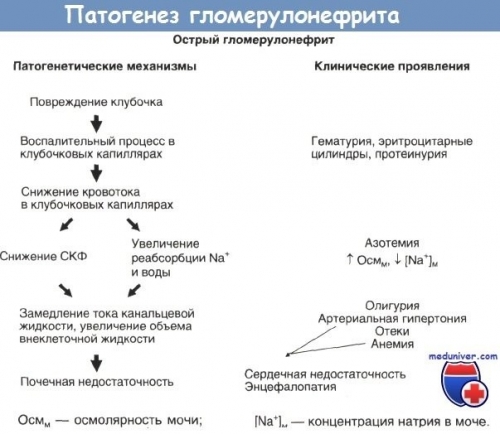
Гломерулонефрит – заболевание почек иммунологического генеза. Причина – гемолитический стрептококк группы А (чаще женщины заболевают после перенесенной ангины и обострения хронического тонзиллита). Патология охватывает почечные клубочки на 80 %, остальные приходятся на канальцы и интерстициальную ткань. Клиника гломерулонефрита объединяет отечный, мочевой и гипертонический синдром. Аутоиммунная форма гломерулонефрита обуславливается воздействием аутоантител к собственным почкам, в результате чего иммунные комплексы оседают в капиллярах почечных клубочков. За счет ухудшения кровоснабжения развиваются застойные явления с накоплением жидкости, соли и токсинов, нарушается работа ангиотензинной системы, повышается артериальное давление. Терминальным итогом патологического процесса будет развитие хронической почечной недостаточности. Признаки острого гломерулонефрита
• Снижение количества вырабатываемой мочи в первые сутки, которое сменяется увеличением диуреза. Удельный вес мочи снижен. Мочеиспускание усиливается в ночные часы (ноктурия). • Появление отеков, преимущественно, на лице. • Повышение артериального давления. • Повышение температурной реакции. • Слабость. • Боль в поясничной области. • Примесь крови в моче. В 85 % случаев определяется при исследовании анализа мочи (микрогематурия). Макрогематурия характерна для гематурической формы гломерулонефрита у женщин. Моча, в этом случае, приобретает вид мясных помоев. Острый гломерулонефрит у женщин может протекать в 2-х вариантах: типичном и латентном. Латентный опасен вероятностью перехода в хроническую форму. При надлежащей терапии возможно выздоровление через 2-3 месяца. Диагностические мероприятия Лабораторная диагностика: • ОАМ – макро или микрогематурия, белок, зернистые и гиалиновые цилиндры в моче. Уменьшение удельного веса мочи в сочетании с фильтрационной способностью почек (подтверждается при исследовании клиренса эндогенного креатинина). • Проба Зимницкого демонстрирует уменьшение суточного диуреза. • ОАК – лейкоцитоз и ускоренное СОЭ. Биохимия: увеличение количества креатинина, мочевины в крови, повышение остаточного азота. Увеличен титр АСТ и АСЛ – О. Инструментальная диагностика Макропрепарат: поражение почек при гломерулонефрите • УЗИ с допплером. В сомнительных случаях проводят биопсию с последующим изучением морфологии. Лечение острого гломерулонефрита у женщин Острый гломерулонефрит у женщин является показанием для госпитализации внефрологический или терапевтический стационар. Проводится комплексная терапия, в схему включают следующие препараты: • Антибиотики с учетом чувствительности к в – гемолитическому стрептококку группы А (пенициллиновый ряд). • Иммуномодуляторы гормональные и негормональные. • НПВС • Противоотечные средства. • Гипотензивные препараты. Список лекарственных средств при хроническом гломерулонефрите аналогичен, дозировку и длительность подбирает нефролог индивидуально. На что обратить внимание Важным компонентом комплексной терапии заболевания почек у женщин является соблюдение диеты.
Рак почки
Рак почки является одной из наиболее распространенных форм онкологических заболеваний. Злокачественные опухоли почек чаще всего диагностируются у женщин старше 40 лет. Причины, способствующие развитию этой серьезной болезни, до сих пор не выяснены полностью.
Как и многие другие опухоли, рак почки на ранних стадиях может протекать без ярко выраженных симптомов или проявляться слабо выраженной клинической картиной. Выявить заболевание возможно только с помощью специализированной диагностики и медицинских обследований.
С развитием этого опасного недуга могут проявляться следующие признаки:
- постоянные ноющие боли в области спины с боков;
- наличие крови в моче;
- устойчивое повышение артериального давления;
- потеря веса;
- повышение температуры тела, озноб;
- общая слабость и утомляемость.
Рак почки у женщин
На 3 и 4 стадиях заболевания наблюдаются все указанные симптомы. Происходит общая интоксикация организма, затрагиваются соседние ткани и органы. Пациентки испытывают сильные боли, которые можно облегчить только с помощью мощных лекарственных средств.
Аномальные развития органа
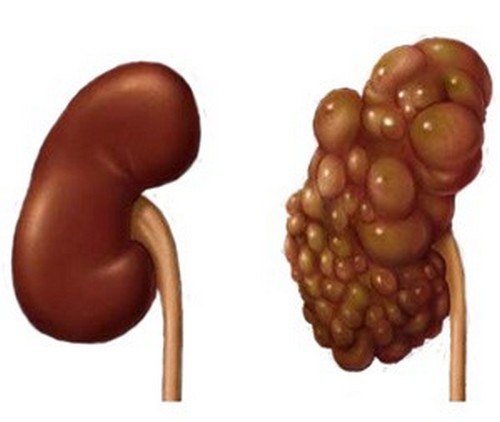
К подобным отклонениям относят нефроптоз, поликистоз, дистопию, рак. При нефроптозе наблюдается патологическая подвижность органа. При этом допускается его смещение на 2 см по вертикали и на 3 см при дыхании. При данном заболевании женщина может жаловаться на тянущую боль в животе. Она проходит, если орган вернулся на место. Допускается почечная колика, проблемы в работе пищеварения. Тяжелый нефроптоз сопровождается ПН и мочевой инфекцией.
Поликистоз почек — врожденная аномалия, характеризующаяся появлением нескольких кист. В патологии участвуют 2 почки. При этом симптоматика нарастает медленно. Она схожа с ХПН. Нарушенное расположение почек — это дистопия, которая считается врожденной патологией. Почки могут располагаться низко, в тазовой полости либо в грудной клетке. При этом симптоматика отсутствует. Реже беспокоит тупая боль в пояснице.
Опухоль органа — это группа патологий, которые объединяются разными раковыми трансформациями почечной ткани. Рак почек выявляется в 2-3% случаев. Чаще болезнь диагностируется у женщин после 40 лет. На раннем этапе симптоматика отсутствует. Затем женщина может жаловаться на боль в пояснице, кровяную примесь в моче, появление опухоли (она легко прощупывается). Другие проявления злокачественного процесса:
- отсутствие аппетита;
- отек ног;
- дистрофия.
При проявлении любого вышеописанного симптома рекомендуется записаться на прием к нефрологу. Только он сможет дифференцировать почечные заболевания, поставив точный диагноз.
Почему развиваются патологии почек?
У женщин уретра имеет широкую и короткую структуру, расположенную в непосредственной близости от ануса и влагалища, где присутствует высокая концентрация бактерий. Это создает благоприятные условия для частого проникновения инфекций в уретру, что может привести к распространению бактерий через мочевой пузырь и мочеточники в почки. В результате в ткани почек могут попасть такие патогенные микроорганизмы, как кишечная палочка, стафилококк, клебсиелла и другие.
Это может привести к развитию пиелонефрита — воспалительного процесса в лоханках почек, который чаще всего бывает односторонним. Однако у здоровых женщин иммунная система обычно эффективно справляется с инфекцией, предотвращая ее размножение. В то же время, при ослабленной иммунной защите вероятность появления симптомов заболеваний почек значительно возрастает. Риск развития пиелонефрита также увеличивается при следующих обстоятельствах:
- климаксе;
- гормональных нарушениях;
- инфекциях, передающихся половым путем;
- сахарном диабете;
- переохлаждении;
- наличии камней в почках;
- кистах яичников;
- алкоголизме;
- запорах;
- резком снижении веса;
- опущении почек.
Инфекции, такие как грипп и ОРВИ, а также другие инфекционные заболевания, могут вызвать осложнения в мочевыделительной системе, если инфекция проникает в лоханки через кровоток. Мочекаменная болезнь часто развивается у женщин, которые придерживаются строгих диет или употребляют большое количество белковой пищи. Любое заболевание почек, если его не лечить должным образом, может привести к почечной недостаточности.
Особенности развития почечных заболеваний у представительниц прекрасного пола
Заболевания почек — это серьёзная проблема, с которой сталкиваются женщины любого возраста. Чаще всего развитию недугов подвержены следующие группы населения:
- беременные;
- пожилые;
- подростки в период полового созревания.
Женская выделительная система представлена почками, состоящими из чашечек и лоханок, мочеточниками, мочевым пузырём и уретрой. В отличие от мужчин представительницы прекрасного пола имеют более короткую и широкую уретру, по которой могут беспрепятственно перемещаться микробы. Вероятность инфицирования также увеличивается за счёт близости влагалища и зоны анального отверстия. Чаще всего формируются воспалительные (пиелонефрит, гломерулонефрита, нефроза) и онкологические заболевания (рак почки). Они сопровождаются нарушением нормальных функций выделительной системы и приводят к изменениям деятельности всего человеческого тела.
Таблица: факторы, увеличивающие вероятность формирования недугов
| Врожденные | Приобретенные |
| Аномалии развития внутренних органов (удвоение мочеточников, деформация почек) | Проживание в условиях неблагоприятной экологии (загрязнение воздуха, воды, почвы и продуктов питания) |
| Эндокринные расстройства (недостаток гормонов роста) | Злоупотребление алкоголем, курение, употребление наркотиков |
| Аутоиммунные болезни (системная склеродермия, красная волчанка, дерматомиозит) | Неконтролируемый прием медикаментов |
| Заболевания, затрагивающие соединительную ткань | Травмы органов малого таза |
| Наследственная предрасположенность к почечным заболеваниям со стороны родителей | Операции с обязательным введением мочевого катетера |
Симптомы острых болезней почек у женщин
Основной и самый характерный симптом – боль в области спины. Почечная боль отдает и в бок на животе – с той стороны, где возникло воспаление или колика на фоне мочекаменной болезни. Болевой синдром при пиелонефрите или движении камня острый, выраженный, появляется в любое время суток, держится довольно долго. Гломерулонефрит может вовсе не давать боли даже в острой стадии – здесь на первый план выходят:
- отеки;
- головные боли;
- повышение давления крови;
- слабость;
- нарушения мочеиспускания.
Температура тела при остром воспалении имеется всегда, порой она достигает 40 градусов и сочетается с ознобом, недомоганием. Первые признаки заболевания почек у женщин также могут быть связаны со сбоями мочеиспускания. Позывы учащаются или, напротив, становятся реже. В моче появляется кровь (не всегда), она темнеет, становится мутной с неприятным запахом. Общими симптомами являются тошнота, рвота, головокружение, усиление потливости. В целом, у женщин острая стадия болезней почек начинается раньше, чем у мужчин, поэтому терапия обычно начинается вовремя.
Самостоятельно поставить диагноз по симптоматике невозможно, только инструментальная диагностика даст нужную информацию.
Боль в спине
Одним из распространенных симптомов заболеваний почек является болевой синдром, который сигнализирует о наличии проблемы именно в этом органе. Дискомфорт в области поясницы может указывать на различные патологии почек, такие как стриктура мочеточника, пиелонефрит, нефроптоз, поликистоз, опухоли или тромбоз.
Если боль в пояснице имеет хронический характер, необходимо пройти полное медицинское обследование. Врач должен определить причины возникновения этого синдрома. Чаще всего это связано с повышенным давлением в мочевых путях, что затрудняет отток мочи. В результате моча начинает оказывать сильное давление на стенки мочеточника, где находятся болевые рецепторы, и сигнализирует о боли в центральную нервную систему.
Еще одной причиной болевого синдрома может быть растяжение капсулы почки, в которой также располагаются болевые рецепторы. Это состояние часто связано с воспалительными процессами и переполнением почки кровью. Боль может проявляться с различной интенсивностью:
- легкий дискомфорт;
- сильные боли в пояснице;
- интенсивные приступы боли.
В последнем случае может наблюдаться психомоторное возбуждение, и женщина может стонать от боли. Для точной диагностики необходимы лабораторные исследования.
Повышение температуры и давления
К редким проявлениям болезней почек относится высокая температура. В норме она не должна превышать 37 °C. При рассматриваемых патологиях она может колебаться в пределах 37,3-38,5 °C.
Если у женщины лихорадка, которая сопровождается вышеописанными симптомами, требуется консультация нефролога. Бесконтрольное применение жаропонижающего средства может отрицательно сказаться на состоянии больной. Высокая температура, связанная с болезнями почек, указывает на адаптацию пациентки к процессу, протекающему в ее организме.
Лихорадка нарушает процесс размножения микробов, усиливая репаративные и обменные явления, стимулирующие иммунитет. Если присутствует пиелонефрит, тогда температура тела может превышать 38,5 °C. В таких случаях рекомендуется выпить Парацетамол либо Ибупрофен.
Почечная патология и высокое давление — явления взаимосвязанные. В 45% случаев женщины с болезнями почек имеют давление, отклоненное от нормы. АГ — это стойкое, но длительное повышение давления, которое может проявляться самостоятельно. Иногда АГ развивается на фоне хронической почечной патологии. В таких случаях АГ выступает вторичным явлением и считается нефрогенной симптоматикой.
Хронические патологии почек – клиническая картина
Хронические воспалительные заболевания почек могут развиваться из-за недостаточной терапии или ее полного отсутствия. Мочекаменная болезнь и хроническая почечная недостаточность могут возникать без острого приступа, на фоне обменных нарушений или других сопутствующих проблем. У женщин хронические заболевания почек зачастую имеют нечеткую клиническую картину, и иногда специфические жалобы могут отсутствовать вовсе. Однако чаще всего пациенток беспокоят:
- частые позывы к мочеиспусканию;
- отечность лица и рук по утрам;
- субфебрильная температура;
- общая слабость;
- повышенная сонливость;
- общее недомогание;
- периодические боли в пояснице;
- усиление дискомфорта при физической нагрузке или переохлаждении;
- тошнота.
У женщин, страдающих от длительных почечных заболеваний, часто наблюдается повышенное артериальное давление. В некоторых случаях могут возникать потеря веса и расстройства пищеварения. При хроническом гломерулонефрите симптомы могут отсутствовать, и только анализ крови способен выявить изменения, связанные с работой почек. Онкологические заболевания могут проявляться наличием крови в моче, потерей веса и лихорадкой, но только на запущенной стадии.
Диагностика проблем мочевыделительной системы
Острые формы почечных патологий нередко требуют помещения в стационар, где и проводится необходимое обследование. Хронические заболевания мочевыделительной системы и подострое течение пиелонефрита можно диагностировать в поликлинических условиях. Основной вид первичных исследований – анализ мочи. Даже обычный общий анализ покажет наличие воспалительного процесса по повышению лейкоцитов, наличию бактерий, часто – присутствию эритроцитов, слизи, цвет мочи будет мутным, темным. Гломерулонефрит диагностируют по высокому числу эритроцитов и белка.
При сильных болях в спине, высокой температуре и прочих острых признаках следует вызвать «скорую» – промедление опасно для жизни.
Для уточнения диагноза и поиска возбудителя болезни женщине назначаются прочие методы диагностики:
- биохимический анализ мочи;
- бакпосев мочи;
- УЗИ почек и мочевого пузыря;
- биохимия крови;
- общий анализ крови;
- рентгенография;
- урография;
- цистоскопия;
- МРТ или КТ;
- УЗИ органов малого таза;
- зазки из влагалища;
- обследование у гинеколога.
Исследование мочи
Диагностические признаки заболеваний почек часто проявляются через изменения в анализе мочи. Если женщина заметила, что моча приобрела красный цвет или содержит осадки, ей следует обратиться к нефрологу. В норме цвет мочи варьируется от прозрачного до темно-желтого. За желтизну отвечают урохромы, которые образуются в организме и выводятся с мочой.
При высокой концентрации этих пигментов моча становится насыщенно желтой. Если же концентрация низкая, цвет будет светло-желтым или прозрачным. Объем выделяемой мочи также влияет на концентрацию пигментов: при низком объеме их уровень повышается, и моча приобретает более яркий оттенок.
Некоторые заболевания почек могут проявляться темно-желтой мочой. К таким состояниям относятся желтуха и цирроз. Бесцветная моча может быть ранним признаком хронической почечной недостаточности, что связано с низкой концентрацией экскрементов в почках. Женщина может испытывать жажду, полидипсию и полиурию. Эти симптомы также характерны для диабета, поэтому необходимо провести дифференциальное обследование. Если в моче обнаружена кровь, консультация нефролога обязательна. Это может быть признаком приема химических веществ или медикаментов, что называется псевдогематурией.
Псевдогематурия часто сопровождается гематурией, когда красный цвет мочи обусловлен наличием эритроцитов. Для определения конкретного заболевания почек проводится комплексное лабораторное исследование. Чаще всего такие симптомы наблюдаются при гломерулонефрите, пороках мочевых путей, мочекаменной болезни и раке. Исследование желательно проводить вне менструального цикла. В некоторых случаях может использоваться мочевой катетер или вводиться тампон во влагалище.
Мутная моча может быть вызвана кристаллизацией солей. Если в моче присутствует гной, состоящий из лейкоцитов, необходимо обследовать всю мочевую систему. На результаты анализа могут влиять лейкоциты и бактерии, попавшие в образец из вульвы, поэтому сбор материала должен осуществляться с соблюдением всех необходимых правил.
Лечение заболеваний почек
Воспалительный процесс в мочевыделительной системе быстро купируется приемом антибиотиков. Назначать их должен только врач, ведь далеко не все препараты помогут от пиелонефрита. Дополнительно ведется прием мочегонных средств, фитопрепаратов для более скорого выведения инфекции из организма, иммуномодуляторов, витаминов для общего укрепления организма.
При нарушении оттока мочи женщину помещают в больницу, проводят катетеризацию мочевого пузыря, вводят антибиотики внутривенно. Лечение гломерулонефрита также подразумевает прием антибактериальных средств, которые дополняются гормонами, лекарствами от высокого давления. При всех почечных заболеваниях обязательна диета со снижением соли, жидкости и белка в рационе. Оперативное лечение применяется, преимущественно, при гидронефрозе, опущении почек, мочекаменной болезни, опухолевых процессах.
Купирование острого синдрома
Женщинам следует помнить, что в критических ситуациях, когда почечная колика становится невыносимой, необходимо незамедлительно вызвать скорую помощь. Это особенно актуально, если приступ произошел в вечернее или ночное время, и нет возможности обратиться к своему врачу.
В ожидании медицинской помощи рекомендуется придерживаться следующего плана действий:
- Принять обезболивающее средство. Оптимально подойдет комбинированный препарат, который включает спазмолитик и анальгетик, такие как «Брал» или «Спазгон». Также можно использовать грелку с горячей водой, прикладывая ее к пояснице, или принять теплую ванну. Однако эти методы не подходят при наличии онкологических заболеваний или сердечно-сосудистых проблем.
- Найти комфортное положение и постараться расслабиться. Для улучшения самочувствия можно включить любимую музыку или посмотреть интересный фильм. Если рядом есть кто-то, стоит попросить приготовить зеленый чай.
- Регулярно измерять артериальное давление и температуру тела.
Медики скорой помощи проведут необходимые процедуры и дадут рекомендации по дальнейшим действиям. В случае необходимости пациента могут госпитализировать для лечения и улучшения состояния.
Традиционные методы и народные средства
Боль в почках является лишь симптомом заболевания. Женщинам, испытывающим дискомфорт, назначают комплексное лечение, которое включает не только анальгетики, но и противовоспалительные, антибактериальные и другие препараты. Выбор медикаментов зависит от причины боли:
- Нефролитиаз лечится спазмолитиками и диуретиками, которые способствуют быстрому выведению камней. Также важно соблюдать строгую диету и питьевой режим.
- Специальные препараты для растворения камней назначаются после анализа состава конкрементов, образовавшихся в почках:
- ураты – «Канефрон»;
- кальций-оксалаты – «Блемарен»;
- кальций-фосфаты – «Цистон»;
- цистиновые – Витамин C.
- Воспалительные заболевания требуют назначения антибиотиков широкого спектра для устранения инфекции. Курс лечения обычно не превышает 2 недель.
- При сильной боли могут быть использованы инъекции анальгетиков, которые вводятся медленно и только по указанию врача или в стационарных условиях.
Назначение медикаментов осуществляется лечащим врачом с учетом причины заболевания.
Важно помнить! При наличии камней в почках ключевым фактором является их размер. Конкременты размером более 5-7 мм удаляются хирургическим путем из-за риска закупорки мочеточника.
В качестве дополнения к основному лечению в домашних условиях можно использовать народные средства:
- отвар из маковых семян;
- сок редьки;
- прованское масло;
- березовый сок;
- отвар из яблочной кожуры.
Эти средства могут помочь снизить воспаление и облегчить боль. Перед использованием народной медицины рекомендуется проконсультироваться с врачом.
Традиционные способы и препараты
Как правило, основными возбудителями воспалительных процессов являются патогенные микроорганизмы, поэтому врачи прописывают курс антибиотиков. Например:
- Амоксиклав;
- Цефикс;
- Цефадокс и др.
После этого обязательно нужно пропить курс пробиотиков для того, чтобы восстановить микрофлору кишечника, а именно:
- Линекс;
- Бифидумбактерин и др.
Также для выведения мочи часто назначают мочегонные препараты, которые помогают сохранить ионы калия и хлора в организме пациента, такие как:
- Тригрим;
- Диакард и прочее.
Для снятия болевых симптомов принимают местные анальгетики:
- Дротаверин;
- Спазмалгон и др.
Обязательно во время лечения и после него нужно соблюдать строгую диету, пить немного жидкости, чтобы не перегружать почки.
Если медикаментозная терапия не приносит результатов, то проводят хирургическое вмешательство. В редких случаях могут удалить орган.
Как правило, все операции проводятся методом лапароскопии, поэтому уже через несколько дней пациента отпускают домой.
Хирургическое лечение проблемы
Когда традиционные методы лечения не дают желаемых результатов, врачам приходится прибегать к хирургическому вмешательству. Основными показаниями для операции являются:
- наличие гнойных образований;
- опухоли;
- некроз части почки.
Однако хирургическое вмешательство не проводится в следующих случаях:
- слишком молодой или пожилой возраст пациента;
- состояние алкогольного или наркотического опьянения;
- острая аллергическая реакция на анестетики;
- поражение единственной почки.
Операция включает несколько ключевых этапов:
- Обработка кожи антисептиками, такими как спирт или йод. Этот шаг необходим для обеспечения стерильности и предотвращения инфекций в ране.
- Выполнение разреза кожи для введения хирургических инструментов. Размер разреза варьируется от 1 до 20 сантиметров в зависимости от типа операции (традиционная или лапароскопическая). В образовавшуюся рану вводится необходимое оборудование.
- Установка зажимов на мочеточник и сосуды почки. Это помогает минимизировать кровопотерю и сохранить чувствительность окружающих органов.
- Удаление части почки, опухоли или гнойного образования. В некоторых ситуациях врачи могут принять решение о полной резекции органа. После завершения этого этапа рана зашивается, оставляя дренажную трубку для отведения жидкости.
Народные средства для устранения заболеваний
Иногда у пациентки не получается сразу же обратиться к доктору за консультацией, а неприятные проявления недуга продолжают приносить существенный дискомфорт. В этом случае разрешается некоторое время использовать различные рецепты на основе лекарственных растений, трав и плодов. Они довольно просты в применении и обладают хорошим эффектом, но не могут полностью устранить заболевание. Приобрести необходимые для приготовления ингредиенты можно в любой аптеке или продуктовом магазине, а также собрать и вырастить самостоятельно.
Одним из важнейших преимуществ народных рецептов является низкая стоимость компонентов средства.
Самые популярные рецепты для борьбы с почечными заболеваниями:
- 100 грамм тысячелистника поместите в ёмкость с 2 литрами кипятка и накройте тарелкой. Дайте настояться в течение суток в прохладном месте. Утром следующего дня с помощью сита удалите остатки сырья и перелейте жидкость в термос. Пейте по 1 стакану каждые 3 часа, рекомендуется остаться дома. Тысячелистник обладает выраженным мочегонным эффектом, позволяя очистить организм от различных шлаков и токсичных веществ. Такую процедуру не стоит проводить чаще 1 раза в месяц, чтобы не спровоцировать обезвоживание.
- 200 грамм ромашки смешайте со 100 граммами коры дуба и поместите в тазик с кипятком на 20–30 минут. После этого наберите ванну и долейте в неё жидкость из тазика. Погрузитесь в воду, чтобы она полностью закрывала нижнюю половину туловища. Проведите в такой ванночке не менее 20 минут. Ромашка в сочетании с корой дуба обладает противовоспалительным и антисептическим эффектом. Применение этого средства позволяет уменьшить неприятные ощущения в поясничной области. Курс лечения состоит из 20 процедур.
- 50 грамм ягод черники смешайте с 30 граммами брусники и поместите в кастрюлю с литром тёплой воды. Варите на протяжении получаса, а затем добавьте 1–2 дольки лимона. Употреблять такой напиток необходимо после каждого приёма пищи. Сочетание ягод обеспечивает не только обогащение организма витаминами, но и противомикробный эффект. Использовать средство нужно каждые 4 дня.
Предупреждение болезни
Чтобы избежать заболеваний, специалисты советуют обращать внимание на свое питание и образ жизни, избегать переохлаждения и контролировать свою сексуальную активность, чтобы снизить риск инфекций.
Необходимо также поддерживать оптимальный уровень гидратации, чтобы водно-солевой баланс оставался в пределах нормы.
Видео: Елена Малышева рассказывает о недугах
Заключение
Заболевания в области урологии довольно распространены среди женщин, что связано с особенностями их анатомии мочеполовой системы. Близкое расположение мочеиспускательного канала делает организм уязвимым для инфекций, которые могут легко проникнуть и достичь почек.
Цистит считается одним из наименее опасных заболеваний, однако игнорирование его симптомов может привести к развитию хронической формы.
При появлении первых тревожных признаков настоятельно рекомендуется обратиться к специалисту для диагностики и выбора подходящего лечения.
Не стоит откладывать визит к врачу, так как это может привести к серьезным осложнениям. Особенно важно внимательно следить за своим здоровьем женщинам в период беременности.
Роль питания и образа жизни в профилактике заболеваний почек
Питание и образ жизни играют ключевую роль в профилактике заболеваний почек, особенно у женщин, которые могут быть более подвержены определённым рискам из-за гормональных изменений и других факторов. Правильное питание и активный образ жизни помогают поддерживать здоровье почек, предотвращая развитие различных заболеваний.
Во-первых, важно обратить внимание на баланс потребляемых макро- и микроэлементов. Диета, богатая фруктами и овощами, помогает обеспечить организм необходимыми витаминами и минералами, такими как калий, магний и витамины группы B, которые способствуют нормальному функционированию почек. Овощи, такие как шпинат, брокколи и морковь, а также фрукты, такие как яблоки и груши, являются отличными источниками антиоксидантов, которые защищают клетки почек от повреждений.
Во-вторых, необходимо контролировать потребление соли. Избыточное количество натрия в рационе может привести к повышению артериального давления, что, в свою очередь, увеличивает риск развития заболеваний почек. Рекомендуется ограничить потребление переработанных продуктов, которые часто содержат скрытую соль, и использовать специи и травы для улучшения вкуса блюд.
Также стоит обратить внимание на уровень потребления белка. Избыточное количество белка может перегружать почки, особенно у людей с уже существующими заболеваниями. Важно выбирать источники белка, такие как рыба, курица и бобовые, и следить за их количеством в рационе.
Не менее важным аспектом является поддержание адекватного уровня гидратации. Питьевой режим должен быть сбалансированным, так как недостаток жидкости может привести к образованию камней в почках и другим проблемам. Рекомендуется употреблять достаточное количество воды в течение дня, особенно в жаркую погоду или при физической активности.
Физическая активность также играет важную роль в профилактике заболеваний почек. Регулярные физические нагрузки помогают контролировать вес, поддерживать нормальное артериальное давление и улучшать общее состояние здоровья. Умеренные аэробные упражнения, такие как ходьба, плавание или велоспорт, способствуют улучшению кровообращения и обмена веществ, что положительно сказывается на работе почек.
Кроме того, важно избегать вредных привычек, таких как курение и чрезмерное употребление алкоголя. Эти факторы могут негативно влиять на здоровье почек и увеличивать риск развития хронических заболеваний. Отказ от курения и ограничение потребления алкоголя помогут сохранить здоровье не только почек, но и всего организма в целом.
В заключение, правильное питание и активный образ жизни являются основными факторами, способствующими профилактике заболеваний почек у женщин. Соблюдение этих принципов поможет не только сохранить здоровье почек, но и улучшить общее самочувствие и качество жизни.
Вопрос-ответ
Как проявляется болезнь почек у женщин?
Повышение температуры тела и артериального давления, общая слабость, сонливость, головная боль, появление отеков конечностей и лица из-за нарушения вывода жидкости из организма, потеря аппетита, неприятный вкус во рту и неприятный запах дыхания.
Как чувствует себя человек с больными почками?
Человек с проблемами почек сильно потеет (так проявляется слабость), быстро устает. Из-за нехватки кислорода в первую очередь страдает мозг. Ухудшается память, появляется забывчивость, снижаются когнитивные функции мозга.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Профилактика заболеваний почек начинается с ранней диагностики. Обязательно проверяйте уровень креатинина и мочевины в крови, а также анализируйте мочу на наличие белка и других отклонений.
СОВЕТ №2
Обратите внимание на свое питание. Употребление достаточного количества воды, ограничение соли и белка, а также увеличение потребления фруктов и овощей помогут поддерживать здоровье почек. Избегайте продуктов с высоким содержанием сахара и насыщенных жиров.
СОВЕТ №3
Следите за своим артериальным давлением и уровнем сахара в крови. Высокое давление и диабет являются основными факторами риска для заболеваний почек. Регулярно контролируйте эти показатели и при необходимости обращайтесь к врачу для коррекции лечения.
СОВЕТ №4
Не игнорируйте симптомы. Если вы заметили такие признаки, как отеки, изменения в мочеиспускании, боль в пояснице или усталость, не откладывайте визит к врачу. Раннее обращение за медицинской помощью может значительно улучшить прогноз лечения.